Ο προγεννητικός θάνατος του εμβρύου είναι μια από τις χειρότερες ετυμηγορίες για μια γυναίκα που περιμένει τη γέννηση ενός μωρού. Αυτό που προκαλεί αυτήν την παθολογία, πώς να την αναγνωρίσετε και να την αποφύγετε, περιγράφεται λεπτομερώς σε αυτό το άρθρο.
Περιεχόμενο υλικού:
Τι είναι ο προγεννητικός θάνατος του εμβρύου;
Ο θανάσιμος θανάτου είναι ο θάνατος του εμβρύου στη μήτρα σε περίοδο 9 έως 42 εβδομάδων κύησης. Αυτό είναι ένα αρκετά συνηθισμένο περιστατικό. Σύμφωνα με στατιστικά στοιχεία, υπάρχει μια τέτοια περίπτωση ανά 200 εγκυμοσύνες.
Ο θάνατος του αγέννητου παιδιού είναι πολύ δύσκολη είδηση για μια γυναίκα, και πολλοί που έχουν βιώσει αυτήν την ατυχία φοβούνται να μείνουν έγκυες ξανά. Ευτυχώς, σύμφωνα με τα ίδια στατιστικά στοιχεία, στις υγιείς γυναίκες αυτό είναι εξαιρετικά σπάνιο.
Ο τεχνητός θάνατος του εμβρύου για έως και 28 εβδομάδες ονομάζεται επίσης χαμένη εγκυμοσύνη. Υπονοεί την παύση της ανάπτυξης και το θάνατο του εμβρύου και τις πρώτες ημερομηνίες (έως 9 εβδομάδες).
Αιτίες της παθολογίας
Μερικές φορές μπορεί να εμφανιστεί προγεννητικός θάνατος σε υγιείς γυναίκες, ακόμη και αν η εγκυμοσύνη ήταν φυσιολογική.
Αλλά στις περισσότερες περιπτώσεις, τα αίτια της παθολογίας είναι:
- μολυσματικές ασθένειες της εγκύου γυναίκας (ARVI, ερυθρά αιμοσφαίρια, πνευμονία, ιλαρά, ηπατίτιδα).
- ανεπάρκεια βιταμινών.
- συγγενή καρδιακή νόσο, καρδιακή ανεπάρκεια, σοβαρές διαταραχές του ήπατος και των νεφρών, χαμηλή αιμοσφαιρίνη στο αίμα της μέλλουσας μητέρας.
- σακχαρώδη διαβήτη και άλλες ενδοκρινικές διαταραχές.
- μολύνσεις των πυελικών οργάνων σε μια έγκυο γυναίκα.
- Ρήξη των συγκρούσεων, ασυμβατότητα των ομάδων αίματος της μητέρας και του εμβρύου.
- η προεκλαμψία - μια παθολογία του δεύτερου μισού της εγκυμοσύνης, η οποία συχνά εκδηλώνεται με οίδημα, αυξημένη αρτηριακή πίεση, επιληπτικές κρίσεις, παρουσία σημαντικής ποσότητας πρωτεΐνης στα ούρα.
- συγγενείς ανωμαλίες του εμβρύου.
- διάφορες διαταραχές στον πλακούντα.
- πολυϋδραμνίου ή ολιγοϋδραμνίου.
- την εμπλοκή του ομφάλιου λώρου, τον πραγματικό κόμβο του ομφάλιου λώρου.
- τραυματισμούς στην κοιλιά μιας εγκύου γυναίκας.
- η κατάχρηση οινοπνεύματος, το κάπνισμα,
- λήψη φαρμακευτικών παρασκευασμάτων αντενδείκνυται για τις έγκυες γυναίκες.
- ιονίζουσα ακτινοβολία.
- διάφορες δηλητηριάσεις.
Ανάπτυξη με πολλαπλή εγκυμοσύνη
Ο θάνατος ενός από τα έμβρυα καταγράφεται στο 6% των περιπτώσεων πολλαπλής εγκυμοσύνης. Η συχνότητα αυτού του φαινομένου καθορίζεται από το βαθμό της πολλαπλής εγκυμοσύνης και της χοριονικότητας (η αντιστοιχία του αριθμού των πλακούντων με τον αριθμό των εμβρύων). Έτσι, ο κίνδυνος ενδομήτριου θανάτου ενός από τα έμβρυα είναι υψηλότερος σε τριπλέτες απ 'ότι σε δίδυμα. Επίσης, ο προγεννητικός θάνατος είναι πιο συνηθισμένος στα μονοχρωμιακά δίδυμα (όταν δύο καρποί έχουν έναν πλακούντα) από ότι σε διχοριονικά δίδυμα (όταν κάθε έμβρυο έχει τον δικό του πλακούντα).
Τα χαρακτηριστικά της παθολογίας εξαρτώνται από την ηλικία κύησης:
- Στο πρώτο τρίμηνο της πολλαπλής κύησης (έως και 10 εβδομάδες), το φαινόμενο του "εξαφανισμένου δίδυμου" εμφανίζεται όταν απορρίπτεται ή απορροφάται ένα νεκρό έμβρυο. Στην περίπτωση των διχρωματικών δίδυμων, ο θάνατος ενός εμβρύου δεν επηρεάζει την υγεία του δεύτερου. Εάν υπάρχει ένας χοριας, υπάρχει υψηλός κίνδυνος εγκεφαλικής παράλυσης και ενδομήτριων αναπτυξιακών διαταραχών στον επιβιώσαντα δίδυμο.
- Το τέλος της πρώτης - την αρχή του δεύτερου τριμήνου. Σε αυτό το στάδιο, το νεκρό έμβρυο είναι μούμιγμα, γίνεται μικρότερο και συμπιέζεται ζωντανό. Με το κοινό ύπνο, ο επιβιώνοντας δίδυμος έχει συχνά σοβαρές συγγενείς αναπτυξιακές διαταραχές που προκαλούνται από τα προϊόντα αποσύνθεσης του νεκρού, επομένως οι μητέρες προσφέρουν συνήθως να τερματίσουν την εγκυμοσύνη.
- Από τις 25 έως τις 34 εβδομάδες εγκυμοσύνης με γενική χορία, το επιζών εμβρύου εξετάζεται χρησιμοποιώντας υπερηχογράφημα και μαγνητική τομογραφία. Με βάση τα αποτελέσματα, αποφασίζουν την επείγουσα παράδοση ή την περαιτέρω διαχείριση της εγκυμοσύνης.
- Ο τελετουργικός θάνατος του εμβρύου στα μεταγενέστερα στάδια της πολλαπλής κύησης (περισσότερο από 34 εβδομάδες) απαιτεί επείγουσα χορήγηση.
Με την πολλαπλή εγκυμοσύνη και τον υποτιθέμενο θάνατο του εμβρύου, η γυναίκα νοσηλεύεται, η ηλικία κύησης, ο αριθμός των χοριών καθορίζεται, η ύπαρξη συναφών ασθενειών και η απόφαση για περαιτέρω ενέργειες.
Με το θάνατο ενός εμβρύου σε διχρωματικά δίδυμα, η επείγουσα παράδοση, κατά κανόνα, δεν απαιτείται. Παρακολουθείται έγκυος γυναίκα, παρακολουθείται η θερμοκρασία του σώματος, παρακολουθείται η αρτηριακή πίεση, εκτελούνται τακτικές εξετάσεις αίματος. Η κατάσταση ενός έμβιου ζώου αξιολογείται χρησιμοποιώντας συμπληρωματική μέθοδο και άλλες ερευνητικές μεθόδους. Μετά τον τοκετό, πραγματοποιείται νεκροψία στο νεκρό δίδυμο για να προσδιοριστούν οι αιτίες του θανάτου του.
Συμπτώματα και σημεία
Το κύριο σημάδι της παθολογίας είναι η παρατεταμένη απουσία σημείων εμβρυϊκής κίνησης. Εάν η μέλλουσα μητέρα αισθάνθηκε ήδη τις καθημερινές περιοδικές δονήσεις του μωρού, θα πρέπει να ειδοποιηθεί από την απουσία τους κατά τη διάρκεια της ημέρας. Σε αυτή την περίπτωση, ο πανικός δεν αξίζει τον κόπο, επειδή η γυναίκα απλά δεν μπορούσε να παρατηρήσει τις κινήσεις του παιδιού. Για να βεβαιωθείτε ότι τα πάντα είναι ωραία με το μωρό και να τον κάνετε να κινηθεί λίγο, μπορείτε να φάτε κάτι γλυκό ή να βρεθείτε στην πλάτη σας.
Εάν μετά τη λήψη των μέτρων το παιδί δεν έχει μετακινηθεί για μεγάλο χρονικό διάστημα, θα πρέπει να συμβουλευτείτε το γιατρό σας το συντομότερο δυνατό. Αυτό το φαινόμενο μπορεί επίσης να υποδεικνύει οξεία υποξία του εμβρύου.
Και υπάρχουν και άλλα σημάδια του θανάτου του μωρού στη μήτρα:
- γενική κακουχία;
- κρεμάμενα στήθη.
- πόνος και βαρύτητα στην κάτω κοιλία.
- έλλειψη εμβρυϊκού καρδιακού παλμού.
- μείωση του τόνου και διακοπή της ανάπτυξης της μήτρας.
Εάν το νεκρό έμβρυο είναι στη μήτρα για περισσότερο από δύο εβδομάδες, ακολουθούν τα ακόλουθα συμπτώματα:
- υψηλή θερμοκρασία σώματος (μέχρι 39 μοίρες).
- ζάλη και πονοκεφάλους.
- υπνηλία
- κοιλιακό άλγος
- σύγχυση.
Διαγνωστικά μέτρα
Έχοντας ανακαλύψει τα συμπτώματα του προγεννητικού θανάτου του εμβρύου, μια γυναίκα πρέπει να επισκεφτεί αμέσως ιατρό που είναι έγκυος. Ο ειδικός θα εξετάσει και θα διορίσει κατάλληλη εξέταση.
Η παθολογία επιβεβαιώνεται από τις ακόλουθες τεχνικές και εργαστηριακές μεθόδους:
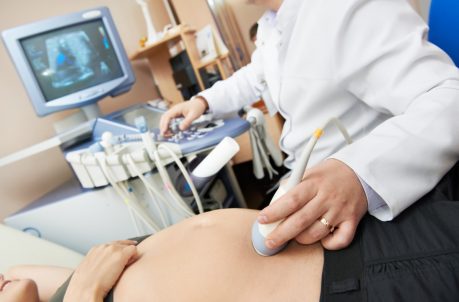
- Υπερηχογράφημα Η μελέτη αποκαλύπτει την απουσία καρδιακού ρυθμού από τις 9-10 εβδομάδες της εγκυμοσύνης.
- Η φωνοκαρδιογραφία είναι μια μέθοδος για τον προσδιορισμό των ηχητικών κυμάτων που προκύπτουν από τον καρδιακό παλμό του εμβρύου, προκειμένου να αξιολογηθεί η δραστηριότητα αυτού του οργάνου. Χρησιμοποιείται από τις 13-15 εβδομάδες εγκυμοσύνης.
- Auscultation - ακούγοντας έναν καρδιακό παλμό με ένα στηθοσκόπιο. Εφαρμόζεται από την 20η εβδομάδα της εγκυμοσύνης.
- Η καρδιοτοκογραφία (CTG) είναι μια μέθοδος ανάλυσης των συσπάσεων της μήτρας και της εμβρυϊκής καρδιακής δραστηριότητας στη δυναμική με τη χρήση της dopplerometry και της φωνοκαρδιογραφίας.
- Προσδιορισμός του επιπέδου των ορμονών στο αίμα. Με ενδομήτριο θάνατο του εμβρύου, η συγκέντρωση της προγεστερόνης, της οιστριόλης και του πλακουντικού λακτογόνου μειώνεται.
- Αμνιοσκόπηση - εξέταση της εμβρυϊκής ουροδόχου κύστης μέσω του τοκετού ή του κοιλιακού τοιχώματος. Την πρώτη ημέρα μετά το θάνατο του αγέννητου μωρού παρατηρείται πρασινωπό αμνιακό υγρό. Αργότερα, εμφανίζονται ακαθαρσίες αίματος.
- Ροδοντογραφία. Η μέθοδος χρησιμοποιείται σε μερικές περιπτώσεις διάγνωσης της παθολογίας.
Ιατρική παρέμβαση με αυτή τη διάγνωση
Ο στόχος της ιατρικής παρέμβασης σε αυτή την παθολογία είναι να εξαγάγει το νεκρό έμβρυο από τη μήτρα. Ο τύπος των μέτρων που λαμβάνονται εξαρτάται από την ηλικία κύησης.
- Πρώτο τρίμηνο. Μετά το θάνατο του εμβρύου για περίοδο μικρότερη των 10 εβδομάδων, εμφανίζεται συχνά αποβολή. Εάν αυτό δεν συμβεί, πραγματοποιείται η ξήρανση της κοιλότητας της μήτρας (ιατρική αποβολή).
- Στο δεύτερο τρίμηνο, φάρμακα που διεγείρουν την εργασία (ωκυτοκίνη) χρησιμοποιούνται για την φυσική απελευθέρωση του νεκρού εμβρύου.
- Στο τρίτο τρίμηνο, η εργασία αρχίζει αυθόρμητα ή διεγείρεται.
Σε μερικές περιπτώσεις, μια μεσαρική τομή υποδεικνύεται στα μεταγενέστερα στάδια. Όταν ένα νεκρό έμβρυο για κάποιο λόγο δεν περάσει από το κανάλι γέννησης, εκτελούνται εργασίες καταστροφής φρούτων.
Μετά την αφαίρεση του νεκρού εμβρύου, μια γυναίκα έχει συνταγογραφηθεί για μια θεραπεία αντιβιοτικών για την πρόληψη επιπλοκών. Στη συνέχεια, καθορίζονται τα αίτια του προγεννητικού θανάτου του εμβρύου και λαμβάνονται μέτρα για την εξάλειψή τους. Και επίσης οι ασθενείς χρειάζονται συχνά μια συνεννόηση με έναν ψυχολόγο.
Πιθανές συνέπειες
Με έγκαιρη πρόσβαση σε γιατρό, ο ενδομήτριος θάνατος του εμβρύου δεν θα επιφέρει επιπλοκές. Κατά κανόνα, 6-12 μήνες μετά τη θεραπεία, μπορεί να εμφανιστεί η επόμενη εγκυμοσύνη, η οποία θα σταματήσει με ασφάλεια.

Εάν ο ασθενής στράφηκε στους γιατρούς αργότερα από δύο εβδομάδες μετά το θάνατο του εμβρύου, είναι πολύ πιθανό να εμφανιστούν σοβαρές βακτηριακές επιπλοκές μέχρι τη σήψη, που μπορεί να είναι θανατηφόρα.
Και σπάνιες περιπτώσεις είναι γνωστές όταν ένα νεκρό έμβρυο είναι ασυμπτωματικό στη μήτρα εδώ και χρόνια. Αυτό είναι εφικτό με τη μούμιωση (συμβαίνει όταν το καλώδιο είναι εμπλεγμένο, πολλαπλή εγκυμοσύνη) ή η αποστείρωση (αποστείρωση, ασβεστοποίηση). Το τελευταίο περιλαμβάνει τη συσσώρευση ενώσεων ασβεστίου στους ιστούς ενός νεκρού εμβρύου, το οποίο είναι πιο συνηθισμένο στην έκτοπη κύηση.
Πώς να αποτρέψετε τον θάνατο του εμβρύου
Ορισμένα μέτρα για την πρόληψη μιας τέτοιας παθολογίας πρέπει να λαμβάνονται στο στάδιο του προγραμματισμού εγκυμοσύνης. Πριν από τη σύλληψη, μια γυναίκα θα πρέπει να υποβληθεί σε εξέταση για να ανιχνεύσει και στη συνέχεια να θεραπεύσει σωματικές ασθένειες, λοιμώξεις και άλλες παθολογίες που μπορεί να επηρεάσουν την εμβρυϊκή ανάπτυξη του αγέννητου παιδιού.
Στο στάδιο του σχεδιασμού εγκυμοσύνης, είναι απαραίτητο να ληφθούν εξετάσεις για τις λεγόμενες λοιμώξεις του TORCH (έρπης, ερυθρά, τοξοπλάσμωση, χλαμύδια). Οι ασθένειες αυτής της ομάδας μπορεί να προκαλέσουν όχι μόνο ενδομήτριο θάνατο, αλλά και σοβαρές ανωμαλίες στην ανάπτυξη του εμβρύου.
Πρόληψη του θανάτου του εμβρύου κατά τη διάρκεια της εγκυμοσύνης:
- αποκλεισμός των κακών συνηθειών.
- ισορροπημένη διατροφή, πρόσληψη ειδικών συμπλεγμάτων βιταμινών,
- βέλτιστες συνθήκες εργασίας για την έγκυο γυναίκα (έλλειψη βαριάς σωματικής άσκησης, ιοντίζουσας ακτινοβολίας, επαφή με τοξικές ουσίες, παρατεταμένη καθιστική θέση και άλλους αρνητικούς παράγοντες).
- τακτικές επισκέψεις στον γυναικολόγο που πραγματοποιεί την εγκυμοσύνη.
- μηνιαία ανάλυση ούρων.
- πρόληψη των τραυματισμών στην κοιλιά.
- την πρόληψη και την έγκαιρη θεραπεία της γρίπης και άλλων λοιμώξεων.
- λαμβάνοντας φάρμακα αποκλειστικά σύμφωνα με τις οδηγίες ενός γιατρού.
Ο θάνατος ενός παιδιού στη μήτρα είναι μια τραγική και, δυστυχώς, συχνή παθολογία. Προκειμένου να μειωθεί σημαντικά ο κίνδυνος εμφάνισής του, πρέπει να παρακολουθείτε προσεκτικά την υγεία σας και να ακολουθείτε τις συστάσεις ενός ειδικού.