Η αιμορραγική διάθεση είναι μια δύσκολη για θεραπεία ομάδα κληρονομικών συγγενών και δευτερογενών αιματολογικών παθήσεων, η βάση της οποίας είναι μια διαταραχή ενός συμπλέγματος από οργανικές αντιδράσεις που στοχεύουν στην πρόληψη και τη διακοπή της απώλειας αίματος. Αυτές οι διαταραχές αποτελούν μεγάλη απειλή για την υγεία και αποτελούν αιτιώδη παράγοντα για την ανάπτυξη μεγάλου αριθμού άλλων παθολογιών. Συνολικά, πάνω από τριακόσιες ποικιλίες αυτού του τύπου διάθεσης καταχωρούνται σε ιατρικές πηγές.
Περιεχόμενο υλικού:
Τι είναι η αιμορραγική διάθεση
Η αιμορραγική διάθεση είναι μια γενικευμένη ονομασία για έναν αριθμό σοβαρών συγγενών ή επίκτητων ασθενειών αίματος σε περίπτωση εξασθένησης της αιμόστασης (σύστημα πήξης), οι οποίες χαρακτηρίζονται από ανάπτυξη αυθόρμητης ή βαριάς αιμορραγίας ή αιμορραγίας, ο βαθμός της οποίας δεν αντιστοιχεί στο βάθος του τραυματικού παράγοντα.
Ταξινόμηση
Η ασθένεια χωρίζεται υπό όρους σε 2 ομάδες:
- Η πρωταρχική (συγγενής) μορφή, η οποία έχει κληρονομικό χαρακτήρα και προκαλείται από γονιδιακή μετάλλαξη. Προσδιορίζεται στην πρώιμη παιδική ηλικία.
- Συγκεντρωμένη (συμπτωματική, δευτερογενής) παθολογία που προκαλεί αιματολογικές και αγγειακές παθήσεις. Σύμφωνα με ενδεικτικά ιατρικά δεδομένα, περίπου 5 εκατομμύρια άνθρωποι στον κόσμο διαγιγνώσκονται με πρωτογενή μορφή της νόσου, αλλά σε συνδυασμό με δευτερογενείς αιμορραγίες, η παθολογία είναι πολύ ευρύτερη.
Εκτός από αυτή τη διαίρεση, υπάρχει μια ευρέως χρησιμοποιούμενη ταξινόμηση της αιμορραγικής διάθεσης στην ιατρική, που σχηματίζεται σύμφωνα με την οποία ο ειδικός αιμοστατικός παράγοντας είναι εξασθενημένος (αγγειακή, πήξη πλάσματος, αιμοπετάλια).
Με βάση αυτή την ταξινόμηση, διακρίνονται τρεις βασικοί τύποι ασθένειας:
- Θρομβοπενία. Έντονες καταστάσεις υπό το πρίσμα μιας μη φυσιολογικής μείωσης του αριθμού των αιμοπεταλίων - στοιχεία αίματος που ωριμάζουν στον μυελό των οστών και είναι υπεύθυνα για την πήξη του αίματος σε περίπτωση βλάβης. Αυτή η ομάδα περιλαμβάνει επίσης θρομβοκυτοπαθείες, οι οποίες χαρακτηρίζονται από ανεπαρκή δραστηριότητα των ίδιων των αιμοπεταλίων. Και οι δύο παθολογίες χαρακτηρίζονται από μη φυσιολογική αιμορραγία. Αυτές οι καταστάσεις περιλαμβάνουν τέτοιες μορφές της νόσου όπως ουσιαστική θρομβοκυτταραιμία, ιδιοπαθή θρομβοκυτοπενική πορφύρα, διαταραχή της λειτουργίας των αιμοπεταλίων στη λευχαιμία, αιμορραγική αλυκία.
- Κολπίτιδα Αιμορραγικές καταστάσεις λόγω εξασθένησης των λειτουργιών των αντιπηκτικών παραγόντων και παραβίαση των φάσεων της πήξης του αίματος. Ανάμεσά τους είναι αιμοφιλία, αιμορραγική διάθεση νεογνών, υποποροακεταλίνηση (παρααιμοφιλία), μειωμένη ποσότητα προθρομβίνης (παράγοντας Ρ) μετά από υπερβολική δόση φαρμάκων που αμβλύνουν το αίμα, DIC, υποποικυβερτίναιμία, αφρινογενετική πορφύρα, νόσο von Willebrand και Stuart Prouer.
- Βασοπαισίες που εμφανίζονται στο υπόβαθρο διάφορων βλαβών των τοιχωμάτων των αγγείων: αιμορραγική αγγειίτιδα, αγγειομάτωση, πορφύρα.
Αιτίες της νόσου
Οι βασικές αιτίες των επώδυνων καταστάσεων είναι ελαττώματα στη λειτουργία της αιμόστασης, τα οποία συνήθως υποστηρίζουν τη φυσιολογική ροή αίματος, σταματούν την αιμορραγία και διαλύουν θρόμβους αίματος.
Με ποσοτικές ή ποιοτικές αποκλίσεις από τον κανόνα, οι παράγοντες πήξης αναπτύσσουν αιμορραγικές παθολογίες.
Οι πρωτογενείς (κληρονομικοί) τύποι της νόσου (θρόμβωση Glanzmann, αιμορροφιλία, ασθένεια Randu-Osler και Stuart Prouer) καθορίζονται από τη συγγενή ανεπάρκεια των συνηθέστερων παραγόντων.
Η εμφάνιση δευτερογενών (αποκτώμενων) μορφών προκαλεί ελαττώματα σε διάφορους παράγοντες αιμόστασης, οι οποίοι με τη σειρά τους προκαλούν ασθένειες όπως:
- αιμορραγικό πυρετό οποιουδήποτε τύπου, συμπεριλαμβανομένου του Ebola.
- καταστάσεις ανοσοανεπάρκειας.
- αυτοάνοσες ασθένειες, συμπεριλαμβανομένου του συστηματικού ερυθηματώδους λύκου.
- ιογενείς λοιμώξεις.
- βακτηριακή ενδοκαρδίτιδα.
- κίρρωση του ήπατος, νεφρική παθολογία,
- οξεία ανεπάρκεια βιταμινών C, Κ.
Συμπτώματα και σημεία
Κοινά υποκείμενα συμπτώματα για κάθε τύπο αιμορραγικής διάθεσης:
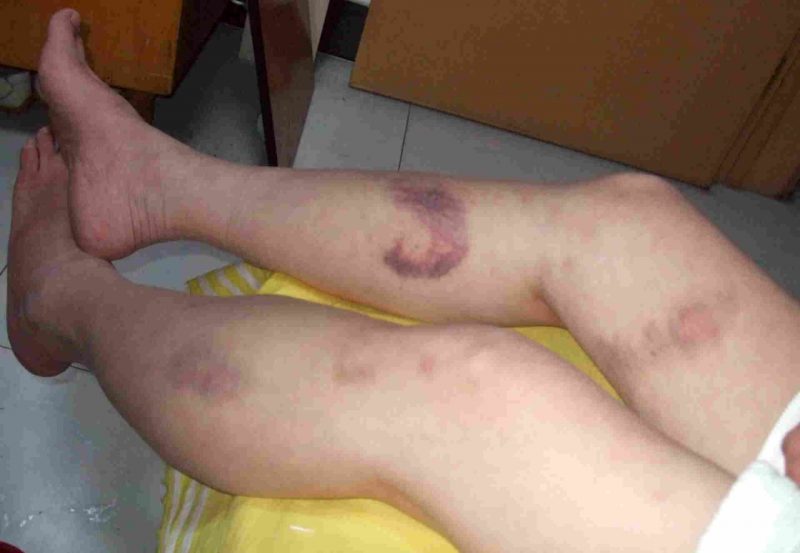
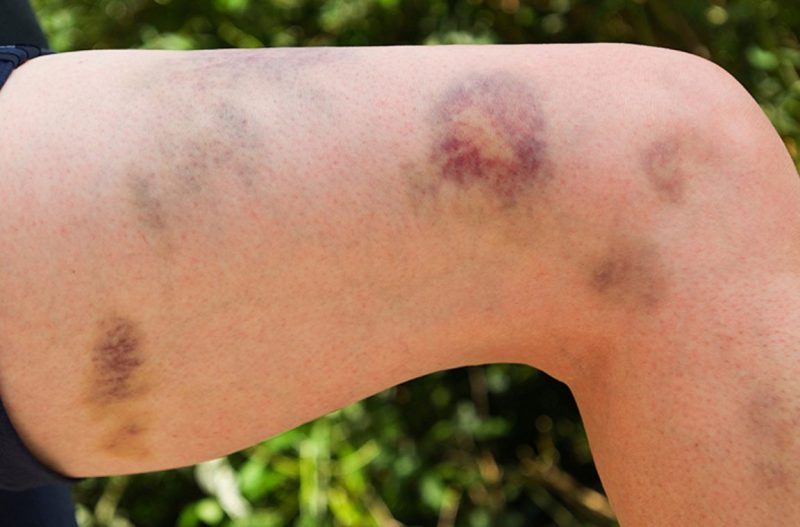
- σύνδρομο αυξημένης αιμορραγίας (αιμορραγία), το οποίο εκφράζεται σε επαναλαμβανόμενη, μακροχρόνια μη διακοπτόμενη αιμορραγία ποικίλης έντασης και αιμορραγίες σε διάφορα μέρη του σώματος και στους ιστούς των οργάνων.
- μετααιμορραγική αναιμία.
Η αιμορραγία με διαφορετικούς τύπους νόσων εκδηλώνεται με ειδικά συμπτώματα. Η έντασή τους καθορίζεται από την αιτία, τον τύπο της νόσου, τις συνακόλουθες επιπλοκές και ποικίλλει από μικρές υποδόριες αιμορραγίες μέχρι αιματώματα βαθέων ιστών και σοβαρή αιμορραγία.
| Τύπος αιμορραγίας | Τύπος ασθένειας | Συγκεκριμένα συμπτώματα |
|---|---|---|
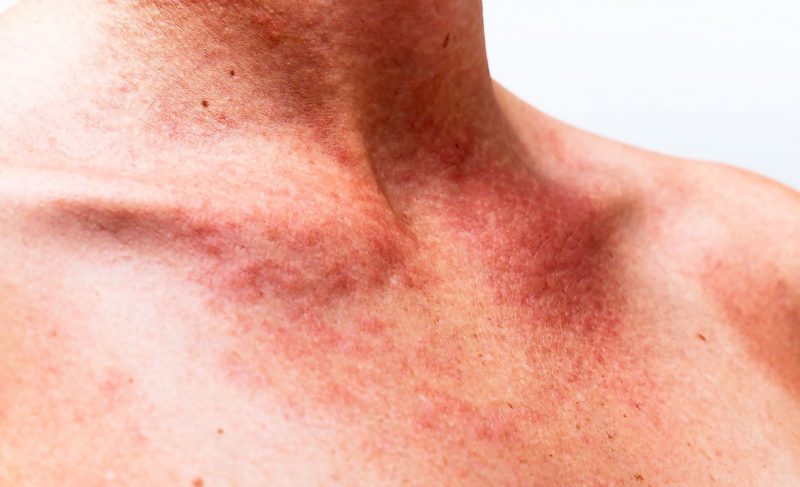
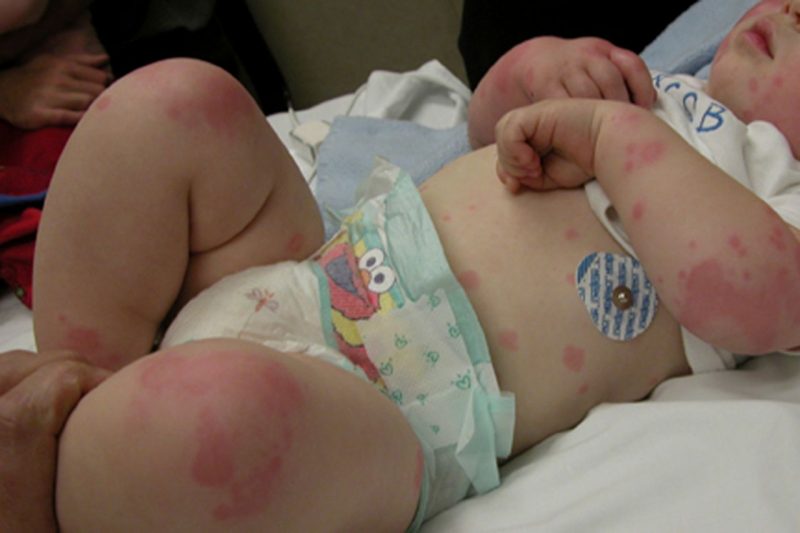
| Μικροκυκλοφορικό (τριχοειδής) | Θρομβοκυτταροπάθεια, θρομβοπενία | • πετέχειες (εντοπισμένες αιμορραγίες) στο δέρμα και τις βλεννώδεις μεμβράνες, συμπεριλαμβανομένης της στοματικής κοιλότητας, της μύτης, των γεννητικών οργάνων, των πρωτεϊνών των ματιών, των μώλωπες, των κόκκινων και των ιωδών κηλίδων που προκαλούνται από ελαφρά βλάβη στα μικρά αγγεία (χτύπημα των χεριών, τρίψιμο του δέρματος, μέτρηση της πίεσης, ελαφρά μώλωπα). • αιμορραγία από τα ούλα, τη μήτρα, τη μύτη, από την τρύπα μετά την εξόρυξη δοντιών. |
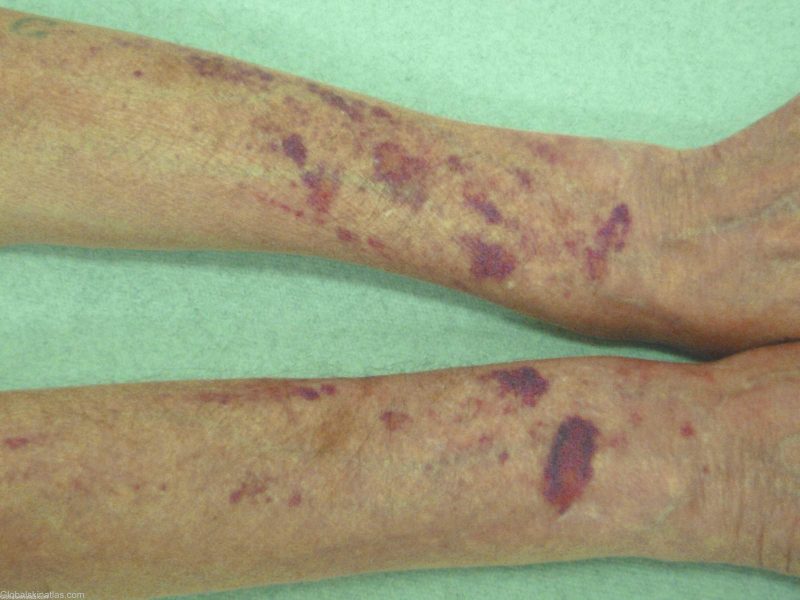
| Αιμάτωμα | Αιμοφιλία, υπερβολική ποσότητα αντιπηκτικών φαρμάκων | • οδυνηρή πυκνή υποδόρια αιματώματα, έκχυση αίματος στις αρθρικές κοιλότητες (αιμάρθρωση), λιπώδη ιστό, οπισθοπεριτοναϊκούς ιστούς. • μη φυσιολογικά κατάγματα με ήπιους μώλωπες, καταστροφή οστού και χόνδρου (παραμόρφωση της οστεοαρθρώσεως), συμπτώματα - περιορισμός της κινητικότητας κατά την ανώμαλη συστολή των τενόντων, του δέρματος, των αρθρώσεων που προκαλούνται από μεγάλα αιματώματα. |
| Αιμορραγία τριχοειδών (μικτή) | Νόσος Von Willebrand, υπερβολική δόση αραιωτικών για το αίμα, DIC | Ο συνδυασμός εκδηλώσεων αιμορραγιών τύπου τριχοειδών και αιματώματος |
| Μικροαγγειοσωματική | Αγγειομάτωση, ανώμαλη ευθραυστότητα των τριχοειδών αγγείων σε σχέση με την αυξημένη διαπερατότητα των τοιχωμάτων τους | • επαναλαμβανόμενες ρινορραγίες, που μερικές φορές διαγιγνώσκονται στο στομάχι, στους πνεύμονες, στα έντερα. • Η παρουσία αίματος στα ούρα, τα κόπρανα. |
| Αγγειίτιδα Ματζέντα | Αγγειίτιδα | • συμμετρικά εντοπισμένες αιμορραγίες σημείων, οι οποίες συχνά εμφανίζονται στο σώμα και αφήνουν τα υπόλοιπα χρωματισμένα σημεία. • πόνος στις αρθρώσεις με έντονο οίδημα. • ναυτία, σπαστικός πόνος στο στομάχι, έντερα, έμετος αναμεμειγμένος με εγκλείσματα αίματος. • νεφρική βλάβη (οσφυαλγία, πρωτεΐνη στα ούρα, κατακράτηση ούρων). |
Οι συχνές υποδόριες αιμορραγίες και οι αιμορραγίες των ιστών προκαλούν αναιμία λόγω ανεπάρκειας σιδήρου, η οποία χαρακτηρίζεται από:
- αυξημένη αδυναμία, εφίδρωση.
- την ωχρότητα του δέρματος και των βλεννογόνων.
- χαμηλή αρτηριακή πίεση, ψυχρότητα?
- ζάλη, λιποθυμία.
- καρδιακές παλμούς.
Η αιμορραγική διάθεση στα παιδιά προχωρά επίσης με συμπτώματα που χαρακτηρίζουν έναν συγκεκριμένο τύπο παθολογίας. Τα μικρά παιδιά μπορούν να παραπονούνται για μώλωπες, πόνο στις αρθρώσεις λόγω του σχηματισμού πυκνών μώλωπας σε αυτά και κοιλιακής δυσφορίας (εάν εμφανιστεί αιμορραγία στομάχου ή εντέρου). Με τη βλάβη στα νεφρικά αγγεία του παιδιού, το χρώμα των ούρων αλλάζει, με την ανάπτυξη της αναιμίας, την αισθητή κόπωση, την οσμή του προσώπου. Οι αιμορραγίες του εγκεφάλου είναι επίσης επικίνδυνες, οδηγώντας σε νευρολογικές διαταραχές, υπερέκκριση, σπασμωδικά φαινόμενα και διανοητική καθυστέρηση.
Στα νεαρά κορίτσια, η ανάπτυξη της διάθεσης αυτού του τύπου συχνά συνοδεύεται από μεγάλη απώλεια αίματος από την εμμηνόρροια.
Διαφορική διάγνωση
Ένα σχέδιο εξέτασης για τη διάγνωση, ο προσδιορισμός του τύπου διάθεσης και οι πιθανές αιτίες της ανάπτυξής του αναπτύσσονται από έναν αιματολόγο μαζί με στενούς ειδικούς, ανάλογα με τον τύπο των παθολογικών εκδηλώσεων. Αυτό μπορεί να είναι ένας ρευματολόγος, ένας αγγειακός χειρούργος, ένας γυναικολόγος, ένας ειδικός της μολυσματικής νόσου ή ένας τραυματολόγος.
Για την αρχική διάγνωση της παθολογίας πραγματοποιήστε:
- πρότυπες και βιοχημικές εξετάσεις αίματος.
- ανάλυση ούρων, κόπρανα για το αίμα.
- Λεπτομερής κοαγκογράφημα - μια ευρεία ανάλυση ορισμένων δεικτών πήξης αίματος, που έχουν σχεδιαστεί για τον προσδιορισμό του παράγοντα που επηρεάζει το αιμοστατικό σύστημα.
Με βάση τα αποτελέσματα, συνταγογραφούνται εκτεταμένες μελέτες προκειμένου να διαπιστωθεί η αιτία αιμορραγικών εκδηλώσεων και να αναπτυχθούν τακτικές θεραπείας.
Οι κύριες διαγνωστικές διαδικασίες:
- ακτινογραφία του θώρακα, των αρθρώσεων, ηλεκτροκαρδιογράφημα.
- Υπερηχογράφημα της κοιλιακής περιοχής, υπερηχογράφημα των νεφρών και του ήπατος.
- στερνική παρακέντηση.
- Δοκιμή Coombs (για παθολογία που προκαλείται από διαταραχές του ανοσοποιητικού συστήματος).
- ανάλυση για αντιαιμοπεταλιακά αντισώματα.
- προσδιορισμός του αντιπηκτικού του λύκου.
- λειτουργικές δοκιμές για την ευθραυστότητα των τριχοειδών αγγείων.
- trepanobiopsy.
Εκτός από αυτούς, ο ασθενής υποβάλλεται σε άλλες μελέτες που συνιστώνται από στενούς ειδικούς, συμπεριλαμβανομένης της εξέτασης από γενετιστή.
Η διαφορική διάγνωση είναι απαραίτητη για τον ακριβή προσδιορισμό του τύπου της αιμορραγικής διάθεσης, καθώς οι διαφορετικές μορφές της με παρόμοια συμπτώματα απαιτούν τη χρήση ειδικών φαρμάκων σε κάθε περίπτωση.
Υπάρχουν ειδικές διαφορικές διαγνωστικές εξετάσεις που βασίζονται σε μια σειρά από συγκεκριμένα συμπτώματα που χαρακτηρίζουν μια ή περισσότερες μορφές ασθένειας, όπως αιμορραγία, ανεπάρκεια παραγόντων πήξης, διάρκεια αιμορραγίας και επίπεδο ευθραυστότητας τριχοειδών αγγείων.
Θεραπεία αιμορραγικής διάθεσης
Οι τακτικές θεραπείας αναπτύσσονται λαμβάνοντας υπόψη την υποκείμενη αιτία της ασθένειας, τον τύπο της αιμορραγικής διάθεσης, τη σοβαρότητα των παθολογικών εκδηλώσεων αιμορραγίας.
Εάν αναπτύσσονται απειλητικές για τη ζωή καταστάσεις, για παράδειγμα, εκτεταμένη αιμορραγία, εγκεφαλική αιμορραγία, DIC, ο ασθενής στέλνεται επειγόντως στο νοσοκομείο για εντατική αιμοστατική θεραπεία - μέτρα για να σταματήσει η αιμορραγία και να αποκατασταθεί ο όγκος του χαμένου αίματος.
Σε άλλες περιπτώσεις, οι ασθενείς υποβάλλονται σε θεραπεία σε ειδικό νοσοκομείο ή στο σπίτι, χρησιμοποιώντας επίσης φάρμακα για την πρόληψη και την ταχεία διακοπή αιμορραγίας.
Βασικά φάρμακα:
- Με αυτοάνοση θρομβοκυτοπενία, ορμονικά φάρμακα, ανοσοκατασταλτικά κυτταροστατικά, πλασμαφαίρεση απαιτούνται.
- Με θρομβοκυτταροπάθεια, χρησιμοποιούνται διαφορετικά αιμοστατικά φάρμακα (Tranexam, αμινοκαπροϊκό οξύ, Ethamylate (Dicinon), Epsilon).
- Οι ασθενείς με κληρονομική ανεπάρκεια συγκεκριμένου παράγοντα πήξης λαμβάνουν θεραπεία αντικατάστασης με τα υποκατάστατα υποκατάστατα (ανοσοποιητικά, αιμοφιλικά Μ, Coate-Dvi, ανοσοσίνη, στόχος D, οκτανίνη). Με αιμοφιλία, πραγματοποιούνται ενέσεις αίματος και πλάσματος, ερυθρά αιμοσφαίρια και σύγχρονα αντι-ανασταλτικά συμπλέγματα (Feib Tim 4 immuno).
- Με αγγειίτιδα, πορφυροειδείς παράγοντες, αντιπηκτικά φάρμακα - παράγοντες που εμποδίζουν το σχηματισμό θρόμβων αίματος, αντιπηκτικά για να βελτιώσουν τις ρέουσες ιδιότητες του αίματος και της ροής του αίματος, τα γλυκοκορτικοστεροειδή για την καταστολή των φλεγμονωδών φαινομένων στους περιαγγειακούς ιστούς. Συχνά συνταγογραφούμενα αντισπασμωδικά φάρμακα, νοοτροπικά που βελτιώνουν τη λειτουργία του εγκεφάλου, κεφάλαια που ενισχύουν τον αγγειακό τοίχο.
- Σε περίπτωση ασθένειας Randu-Osler (αιμορραγική αγγειομάτωση), συνταγογραφούνται φάρμακα για να σταματήσει η αιμορραγία, κρυοθεραπεία, φάρμακα που ενισχύουν τα τοιχώματα των αιμοφόρων αγγείων - βιταμίνες Κ, Ρ και C, Rutin, Vikasol.
- Με αιμορραγίες στο φόντο των παθολογιών του γαστρεντερικού συστήματος, χρησιμοποιούνται Dicinon, άμεσα αντιπηκτικά, εγχύσεις NaCl, αντισπασμωδικά φάρμακα.
- Με την ανάπτυξη του DIC, το οποίο συχνά αναπτύσσεται με δευτερογενή αιμορραγική διάγνωση και οδηγεί σε μαζική αιμορραγία, λαμβάνονται έκτακτα μέτρα για να σταματήσει η πήξη του αίματος μέσα στα αγγεία, να μεταγγίσει το αίμα, να εγχυθεί ηπαρίνη, να σταματήσει το σοκ χρησιμοποιώντας ορμόνες, οπιούχα και ντοπαμίνη.
Εάν, λόγω της συχνής αιμορραγίας, ο ασθενής χάνει πολύ αίμα, το ζήτημα της απομάκρυνσης της σπλήνας (σπληνεκτομή) έχει επιλυθεί.
Βεβαιωθείτε ότι έχετε εντοπίσει και θεραπεύσει τη βασική αιτία της νόσου - αυτή που οδήγησε στην αποκτώμενη αιμορραγική διάθεση - αλλεργίες, πεπτικές, ηπατικές παθολογίες, ογκολογικές διεργασίες στον σπλήνα. Μετά την εξάλειψη του provocateur της νόσου, οι αιμορραγίες συχνά υποχωρούν.
Επιπλοκές και πρόγνωση
Συχνές επιπλοκές που συνοδεύουν τη νόσο είναι:
- αναιμία, η οποία εξαλείφεται με τη λήψη ναρκωτικών με σίδηρο των τελευταίων γενεών και την τήρηση μιας ειδικής δίαιτας.
- μερική παράλυση που προκαλείται από μαζικά αιματώματα που συμπιέζουν τα αγγειακά και νευρικά πλέγματα - για την εξάλειψη των μεγάλων σχηματισμών αποστράγγισης, απομάκρυνση του θρομβωμένου αίματος.
- οι αρθρώσεις και η ακαμψία των αρθρώσεων λόγω επαναλαμβανόμενων αιμορραγιών στις αρθρικές κοιλότητες (αιμάρθρωση) - η θεραπεία συνίσταται στη ρύθμιση της θεραπευτικής αποστράγγισης και της άντλησης αίματος από τις κοιλότητες.
- σοβαρή αιμορραγία στους ιστούς και τις κοιλότητες των οργάνων, εγκεφαλικές αιμορραγίες (εγκεφαλικά επεισόδια), οι οποίες αποτελούν απειλή για τη ζωή.
- μόλυνση με ιό ηπατίτιδας, HIV κατά τη διάρκεια μεταγγίσεων αίματος.
Η ένταση της αιμορραγικής διάθεσης καθορίζεται από τη μορφή της νόσου, την ηλικία, τη σοβαρότητα των κλινικών συμπτωμάτων. Η πρόγνωση εξαρτάται σε μεγάλο βαθμό από τη σοβαρότητα των εκδηλωμένων επιπλοκών.
Με έγκαιρη διάγνωση, διεξαγωγή ικανής και ενεργού θεραπείας, το αποτέλεσμα της νόσου είναι σχετικά ευνοϊκό.Εάν η παθολογία καταστεί κακοήθη με συχνές βαριές αιμορραγίες και επιπλοκές, η πρόγνωση μπορεί να είναι καταθλιπτική.
Προληπτικά μέτρα
Τα μέτρα πρόληψης περιλαμβάνουν:
- Στο στάδιο της σχεδιαστικής σύλληψης, ένα γενετικό ζεύγος εξετάζεται από έναν γενετιστή, ειδικά εάν ένας από τους συνεργάτες έχει συγγενείς με συγγενείς διαταραχές πήξης του αίματος.
- Καθιέρωση του εμβρυϊκού φύλου ενός ήδη έγκυρου ασθενούς και ταυτοποίηση των μεταλλαγμένων γονιδίων σε αυτόν. Μερικές φορές είναι καλύτερο να αναβάλλεται η σύλληψη και, μέσω επιστημονικά αποδεδειγμένων μεθόδων, αυξάνουν την πιθανότητα να αποκτήσετε ένα μωρό του ίδιου φύλου για το οποίο οι αιμορραγικές παθήσεις είναι λιγότερο πιθανές. Έτσι, σε έναν άνδρα με αιμορροφιλία, οι γιοι μπορεί να είναι εντελώς υγιείς. Μια γυναίκα με μεταλλαγμένα γονίδια (φορείς της ασθένειας) επιθυμεί να έχει κόρες.
- Περιοδικές εξετάσεις παιδιών και ενηλίκων για τη διάγνωση αιμορραγικής διάθεσης το συντομότερο δυνατόν.
- Ενεργός θεραπεία των συναφών αγγειακών παθήσεων, εσωτερικών ασθενειών.
- Μέτρα που αποσκοπούν στην ενίσχυση των ανοσοποιητικών δυνάμεων (σύμπλεγμα βιταμινών, σκλήρυνση, σωματική δραστηριότητα, πλήρης διατροφή).
- Προσεκτική στάση έναντι των ληφθέντων φαρμάκων, άρνηση μη ελεγχόμενης χρήσης.
- Άμεση κλήση σε έναν ειδικό εάν υπάρχουν ενδείξεις που προκαλούν ανησυχία.
- Κατά τον προγραμματισμό χειρουργικών παρεμβάσεων - διαβούλευση και εξέταση από αιματολόγο.
- Η χρήση σε μεταγγίσεις αίματος δεν είναι του συνηθισμένου πλάσματος δότη, αλλά αποκλειστικά των παραγόντων πήξης που είναι απαραίτητες για τη μαρτυρία, γεγονός που μειώνει τον κίνδυνο επιδείνωσης της πορείας της παθολογίας.
Η μελέτη των μεθόδων και μέσων για την παροχή κατ 'οίκον φροντίδας κατ' οίκον στον ασθενή κατά τη διάρκεια της αιμορραγίας είναι επίσης απαραίτητη.