Las patologías de la piel son un fenómeno desagradable no solo desde el lado estético y fisiológico, sino también desde el lado psicoemocional. Las personas propensas a la psoriasis a menudo sufren numerosos complejos con respecto a su apariencia. ¿Cuáles son las principales causas de la psoriasis y cómo lidiar con esta patología obsesiva?
Contenido material:
¿Qué es la psoriasis y sus causas?
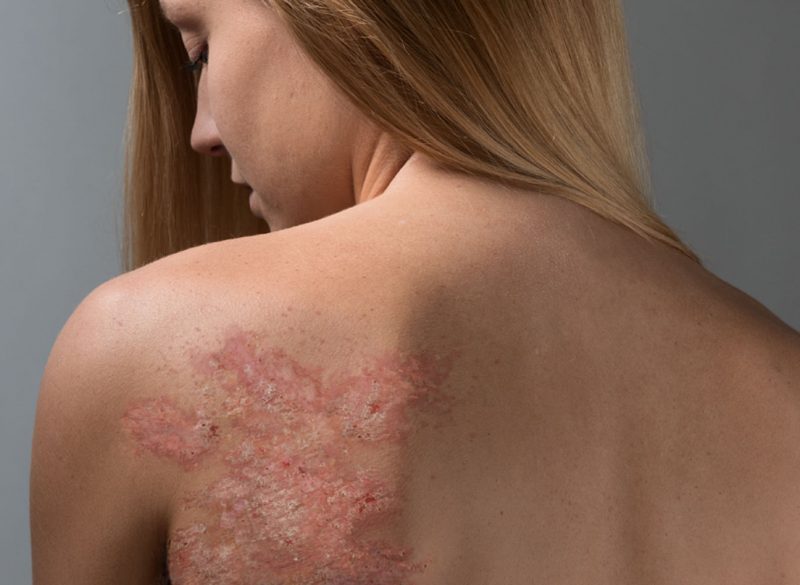
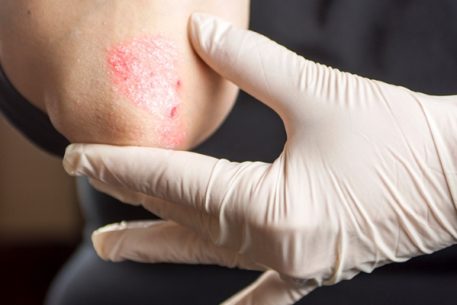
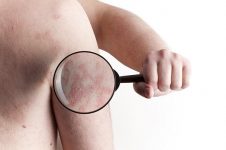
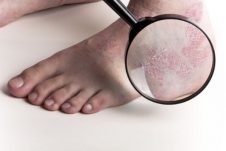
La psoriasis es una patología crónica caracterizada por la aparición de una erupción cutánea. Por lo general, aparecen nódulos rosados en el cuerpo del paciente, cubiertos con escamas de color plateado. Las placas individuales están conectadas en "islas", que se asemejan a un mapa geográfico. Las erupciones a menudo van acompañadas de picazón severa o moderada. Tal patología empeora la apariencia de la piel, causando a una persona no solo molestias físicas, sino también psicológicas. Si las articulaciones se ven afectadas por la psoriasis, puede desarrollarse artritis psoriásica en el futuro. La psoriasis de las mujeres embarazadas se considera no menos peligrosa, lo que puede conducir a un deterioro en la condición de la madre y el feto, en algunos casos incluso a un aborto espontáneo.
Para informacion. Los casos de psoriasis representan aproximadamente el 2% de la población sana. En una proporción cuantitativa, la enfermedad se manifiesta por igual en hombres y mujeres.
La principal causa de psoriasis en adultos y niños es una predisposición genética. En otras palabras, un niño cuyos padres sufren de esta patología tiene posibilidades extremadamente altas de enfermarse.El grupo de riesgo también incluye personas que tienen un trauma sistemático en la piel, una violación de los sistemas nervioso y endocrino, así como infecciones crónicas estreptocócicas en la piel.
Entre las causas externas de la psoriasis están:
- patologías inflamatorias (liquen, dermatitis, patologías fúngicas, etc.);
- el efecto de las drogas usadas externamente (incluidos varios repelentes de insectos, etc.);
- Daño mecánico en la piel (quemaduras, inyecciones, picaduras de insectos, etc.).
Entre los factores internos se incluyen:
- estrés constante;
- inmunidad reducida;
- VIH u otras infecciones. Https: //www.youtube.com/watch? V = Jwj-n6NOQsA
Etapas del desarrollo de la enfermedad.
Hay tres etapas de la psoriasis:
- Progresivo El comienzo de la patología, por lo general, avanza muy rápidamente. Pequeñas erupciones en forma de nódulos se forman en la superficie de la piel. En la parte superior de cada uno de ellos se observa una pequeña escama gris. Abrumadora, la erupción adorna el cuerpo con placas, que producen mucha picazón. Debido a una violación de la función de barrera de la piel, las placas pueden mojarse y causar una infección.
- Estacionaria Después de la fase inicial, el curso de la enfermedad parece detenerse: los nódulos no desaparecen, pero no se observa la aparición de nuevas formaciones. Una erupción existente está cubierta con una costra o escamas secas. La inflamación disminuye gradualmente.
- Regresivo. La última fase de la psoriasis está marcada por una reabsorción gradual o reducción de pápulas. Con el tiempo, las áreas de la piel donde se observa despigmentación permanecen en lugar de las placas. Tal proceso es final en el ciclo de la psoriasis, pero no marca la recuperación. La psoriasis no tratada puede ocurrir nuevamente y luego todas las etapas, comenzando por la primera, pueden repetirse con una pureza de una vez al mes o menos.
Según la gravedad de la lesión, también se distinguen 3 etapas:
- Fácil La derrota no es más del 3% de todos los integumentos.
- Mediano El porcentaje de daño es 3-10%.
- Pesado 10 y más por ciento de la derrota.
Esto es interesante:causas y tratamiento de talones agrietados
¿La psoriasis es contagiosa?
La psoriasis no se transmite por vía aérea, sexual o doméstica. El contacto con el paciente no amenaza la salud de sus seres queridos. El factor principal que conduce a la manifestación de esta patología desagradable es la genética.
Síntomas y signos en adultos y niños.
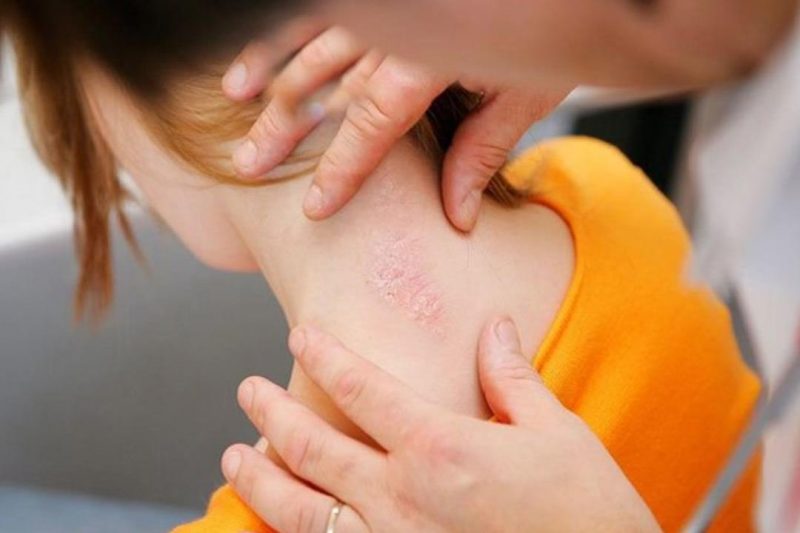
Busque la ayuda de un especialista rastreando los siguientes síntomas de psoriasis:
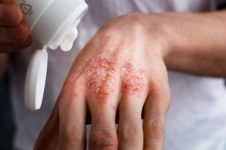
- microtrauma doloroso o piel agrietada;
- exfoliación de uñas, cambiando su forma;
- la formación de ampollas en el área de las palmas y los pies;
- descamación excesiva de la piel;
- La aparición de erupciones en forma de manchas en cualquier área de la piel (a menudo en las rodillas y los codos, a veces en la cara).
Las uñas afectadas y las articulaciones inflamadas que causan dolor durante el movimiento son un signo de complicaciones derivadas de la psoriasis. Este fenómeno puede ir acompañado de escalofríos, hipertermia, deterioro del bienestar.
También hay casos de diagnóstico de psoriasis en niños (con mayor frecuencia en edad preescolar y primaria, con menos frecuencia en recién nacidos y lactantes). Entonces, en niños muy pequeños, la psoriasis puede parecerse al eccema o al sarpullido del pañal. En este caso, se forman zonas rosadas en la piel, a veces se pueden trazar escamas delgadas en su superficie. En niños mayores, la patología comienza con picazón, después de lo cual aparece una erupción y pequeños nódulos, que aumentan gradualmente y se fusionan entre sí.
Diagnósticos
Las patologías dermatológicas en pacientes deben ser diagnosticadas por un dermatólogo. Como regla, una inspección regular es suficiente para esto. Para excluir otras enfermedades dermatológicas, el especialista tiene en cuenta la tríada psoriásica.
A menudo, el problema se acompaña de tres síntomas básicos:
- El fenómeno de las manchas de estearina (la superficie de las placas es similar a las virutas de estearina).
- El fenómeno de la película terminal (en el lugar de las escamas eliminadas en el área de manchas, las cubiertas son brillantes y suaves al tacto).
- El fenómeno de la hemorragia puntual (se forman pequeñas gotas de sangre en los tegumentos que han sufrido raspado de escamas).
A veces, un paciente puede necesitar un análisis de sangre o escamas de piel.
Tratamiento de psoriasis en adultos y niños.
El tratamiento de la psoriasis en pacientes de diferentes edades se basa en 3 factores básicos: terapia farmacológica y terapia alternativa, así como dieta.

Tratamiento de drogas
Se considera el enfoque más efectivo para deshacerse de las placas psoriásicas. La terapia se puede llevar a cabo con los siguientes tipos de medicamentos:
Pastillas
- Metotrexato Aplicable en caso de formas psoriásicas severas. No se usa durante mucho tiempo, ya que causa múltiples efectos secundarios.
- Diprospan El medicamento tiene una base hormonal, actúa rápidamente, reduce la manifestación de la patología. Se prescribe en casos especialmente raros y graves, ya que se observa un fuerte efecto negativo de la droga en el cuerpo.
Ungüentos y cremas:
- Ungüentos hormonales. Garantizan resultados rápidos, pero a menudo afectan negativamente la funcionalidad del cuerpo. Estos incluyen Momat, Uniderm, Flucinar, Nazacort, Kenalog, etc.
- Ungüentos no hormonales. Relativamente seguro, pero menos efectivo que el hormonal. Estos incluyen ungüentos salicílicos y de zinc, Kartalin, Dayvobet, etc.
Para informacion. Elegir un remedio para el tratamiento de la psoriasis sola es inaceptable, ya que una dosis incorrecta puede agravar el curso de la patología. Inmediatamente antes de usar los ungüentos, al paciente se le prescriben pruebas hormonales. Se recomienda que el uso de dichos medicamentos se combine con tratamientos adicionales para enfermedades de la piel.
Remedios populares
Está permitido tratar los síntomas de la psoriasis por su cuenta con la ayuda de recetas de medicina tradicional. Hacer esto es exclusivamente en la etapa inicial de la patología.
Los remedios caseros más populares para eliminar las patologías de la piel incluyen:
- Solidol Se recomienda esta herramienta para lubricar las placas una vez al día. La terapia continúa hasta que la condición del paciente mejore por completo.
- Refresco Las pápulas y la piel alrededor deben lubricarse con una solución de soda. Las áreas tratadas se envuelven con una película y se dejan durante 1-2 horas.
- Aceite de linaza. Con su ayuda, las pápulas se procesan dos veces al día durante 14 días.
- Celidonia. Se recomienda que el jugo de esta planta queme placas tres veces por semana.
Procedimientos fisioterapéuticos
La fisioterapia se considera, con razón, una parte integral del tratamiento complejo de la psoriasis. Dichos métodos se usan exclusivamente en la etapa regresiva de la enfermedad, en la fase aguda de la enfermedad no se pueden usar.

Los siguientes efectos fisioterapéuticos son reconocidos como los más efectivos:
- Electrosleep. Como resultado de este efecto en el paciente, la excitabilidad del sistema nervioso se reduce y el estado psicológico también se estabiliza. Como resultado, se produce la progresión de las placas y en poco tiempo la enfermedad alcanza la remisión.
- Exposición a rayos UV. Para eliminar las placas psoriásicas, se utiliza una técnica zonal o general. Para la terapia, se usa la denominada irradiación de onda media.
- Terapia de rayos X Con este método, las áreas afectadas de la piel se tratan con rayos X. Este enfoque se utiliza en casos en que otros métodos de fisioterapia no han dado resultados. Dicha radiación tiene un fuerte efecto antiinflamatorio y acelera la destrucción de las pápulas.
- Terapia de ultrasonido Implica la exposición local al ultrasonido por vibraciones con una frecuencia de 800-3000 kHz en las áreas afectadas del cuerpo. Como resultado, el proceso inflamatorio se reduce, así como el dolor y la picazón.
- Crioterapia general. Se lleva a cabo exponiendo la piel a una mezcla especial de baja temperatura (-160 C).
- Magnetoterapia.Usando un campo magnético, se llevan a cabo los procesos de inhibición del sistema nervioso. Como resultado, el estado psicoemocional del paciente se estabiliza. Además, la magnetoterapia ayuda a reducir la intensidad de la picazón y comienza los procesos de regeneración.
- Terapia con láser El efecto láser se produce directamente sobre las lesiones, debido a que las placas psoriásicas experimentan regresión.
- Terapia de spa. Los pacientes propensos a la psoriasis a menudo reciben tratamiento de spa. Los resorts con manantiales naturales son los más adecuados para este propósito.
Lee también: crioterapia
Dieta para la psoriasis
Según los principales médicos, la terapia de psoriasis debe comenzar con un cambio en el sistema de nutrición. La esencia de dicha dieta es mantener el equilibrio ácido-base y controlar el estado emocional del paciente.
Las tres reglas básicas de nutrición para pacientes afectados por psoriasis son las siguientes:
- Limpieza corporal. Para este propósito, está permitido usar una dieta de cítricos, uvas o manzanas. En el futuro, es necesario controlar el movimiento intestinal sistemático.
- Restricción de toxinas. Para este propósito, debe beber al menos 8 vasos de agua al día, así como varios jugos naturales y té.
- Comer los alimentos correctos:
- fruta
- alimentos ricos en vitamina B (yema de huevo, pollo, almendras, cebada, pescado, lácteos y productos de leche agria, miel, remolacha, etc.);
- gachas de avena a base de salvado, trigo integral o trigo sarraceno en el agua.
Los alimentos prohibidos incluyen:
- pasteles de harina blanca;
- dulces
- pizza, agua con gas, etc.
- jugo de tomate, alcohol, cafe.
Posibles complicaciones y predicciones.
Como regla general, la forma habitual de psoriasis no representa una amenaza para la vida humana. Y aunque es completamente imposible deshacerse de esta patología, el tratamiento complejo puede causar una remisión prolongada. Dadas todas las prescripciones del médico, el paciente puede olvidarse de las manifestaciones de la patología durante mucho tiempo, no tener miedo a las complicaciones.

De las posibles complicaciones de las formas graves de la enfermedad, se pueden observar las siguientes consecuencias:
- Eritrodermia psoriásica. Por lo general, en este caso, se ve afectada toda el área de la piel. La patología se acompaña de hinchazón y enrojecimiento del tegumento, picazón, hipertermia. Una enfermedad no tratada, acompañada de un consumo excesivo de alcohol, puede conducir a la muerte del paciente.
- Artritis psoriásica. Se manifiesta como resultado de la propagación de la enfermedad a las articulaciones. Por lo general, no hay signos externos de la enfermedad. La patología puede deformar la forma de las articulaciones de las extremidades. La falta de terapia oportuna puede llevar a cirugía o incluso amputación.
- Psoriasis pustulosa generalizada. Condición peligrosa, marcada por un aumento en el número de focos purulentos. En ausencia de un tratamiento oportuno, la enfermedad entra en una etapa complicada.
- La psoriasis a menudo conduce a la aparición de enfermedades autoinmunes que se producen como resultado de un mal funcionamiento en el sistema inmune. Esto puede incluir obesidad, diabetes y deterioro de la función tiroidea.
Prevención
El mantenimiento de la remisión en el caso de la psoriasis depende directamente de las medidas preventivas, que son las siguientes:
- Cambio de estilo de vida. La psoriasis a menudo ocurre debido al estado psicoemocional del paciente. La ansiedad y el estrés pueden exacerbar la enfermedad. Por esta razón, los pacientes deben visitar a un psicoterapeuta que les enseñará cómo hacer frente a las experiencias.
- Comida. La ausencia de una dieta especial puede alterar el metabolismo y provocar la aparición de nuevas placas.
- Ropa Póngase el cuerpo del paciente, debe consistir exclusivamente en tejidos naturales con buena ventilación. Usar cosas sintéticas puede provocar sudoración excesiva y, como resultado, crear un ambiente para la propagación de bacterias patógenas.
- HigieneLa mayoría de los geles de ducha, champús y jabones a menudo secan la piel. Por esta razón, debe usar herramientas diseñadas para cuidar integumentos sensibles.
- Cuidado de la piel. Se deben revisar todas las cremas disponibles y otros productos para el cuidado. Además de los productos de higiene, deben ser hipoalergénicos y diseñados para cuidar la piel problemática.
Las placas psoriásicas son un fenómeno desagradable que trae muchos inconvenientes al paciente. Y aunque la enfermedad no es susceptible de completar la terapia, el paciente tiene todas las posibilidades de poner la patología en un estado de remisión y llevar una vida plena. Para hacer esto, solo adhiérase a las prescripciones de un especialista y observe una serie de medidas preventivas.