Niewiele osób wie o rzadkiej chorobie akromegalii, gdy części twarzy i ciała są nieproporcjonalnie powiększone. Na wczesnym etapie rozwój patologii można zatrzymać, a bez leczenia prowadzi to do naruszenia funkcji narządów wewnętrznych, obniża jakość i skraca oczekiwaną długość życia.
Zawartość materiału:
Co to jest akromegalia?
Patologia rozwija się z nadmiernym wydzielaniem hormonu wzrostu. U dzieci odpowiada za liniowy wzrost, prawidłowe tworzenie kości, tkanki mięśniowej. U dorosłych bierze udział w metabolizmie: stymuluje syntezę białek, zapobiega odkładaniu się tłuszczu podskórnego, reguluje metabolizm węglowodanów i utrzymuje poziom glukozy we krwi.
Somatotropina jest wytwarzana przez komórki górnej przysadki mózgowej, dolnej części mózgu. Podwzgórze utrzymuje normalny poziom STH; produkuje hormony peptydowe somatoliberinę i somatostatynę. Pierwszy stymuluje syntezę i wydzielanie STH, drugi hamuje.
Zwykle stężenie hormonu zmienia się w ciągu dnia: wzrasta w nocy, maleje w ciągu dnia.
Jeśli mechanizm regulacji zawodzi, ilość hormonu wzrostu gwałtownie wzrasta, rytm wydzielania zostaje zakłócony, rozwija się akromegalia patologii neuroendokrynnej. Choroba jest diagnozowana u dorosłych po 20 latach, kiedy kończy się wzrost fizyczny. Towarzyszy mu przerostowa nieproporcjonalna proliferacja tkanek miękkich, kości, narządów.
Mechanizm rozwoju i przyczyny
U 9 na 10 pacjentów gruczolak przysadki aktywny hormonalnie wywołuje akromegalię. Komórki przedniej części intensywnie się namnażają, rosną, zwyrodniają się w łagodny nowotwór.Przestaje słuchać podwzgórza, intensywnie wytwarza somatotropinę.
Gruczolak kompresuje, niszczy sąsiednie zdrowe tkanki, jego rozmiar czasami przekracza wielkość przysadki mózgowej. Pojawienie się guza często poprzedza uszkodzenie czaszki, neuroinfekcja, przewlekłe zapalenie narządów laryngologicznych. Ryzyko rozwoju gruczolaka i zaburzeń neuroendokrynnych wzrasta, jeśli rodzina udokumentowała już przypadki tej choroby.
Rzadziej patologie są poprzedzone innymi przesłankami:
- ektopowe wydzielanie STH przez nowotwory płuc, jajników, oskrzeli;
- guzy podwzgórza, które zwiększają produkcję somatoliberiny.
Przyczyny i objawy akromegalii są podobne do przejawów gigantyzmu u dzieci i młodzieży. Jednak we wczesnym i młodym wieku kości nadal rosną. Tkanki, narządy zwiększają się równomiernie, proporcje ciała, kończyn, twarzy nie są naruszane. Dzieci wyróżniają się na tle rówieśników o wysokim wzroście: u dorastających dziewcząt przekracza 190 cm, u chłopców - 2 m. Rzadko zdiagnozowano akromegalię i gigantyzm: u 50 dorosłych i 3 dzieci na 1 milion populacji.
Objawy i znaki
Pojawienie się choroby jest sygnalizowane zmianami w wyglądzie:
- Wystające części twarzy nieproporcjonalnie się zwiększają: brwi, żuchwa, kości policzkowe, usta, nos.
- Przestrzenie międzyzębowe rozszerzają się, zmiany zgryzu.
- Z powodu przerostu więzadeł krtań zgrubnie barwi głos.
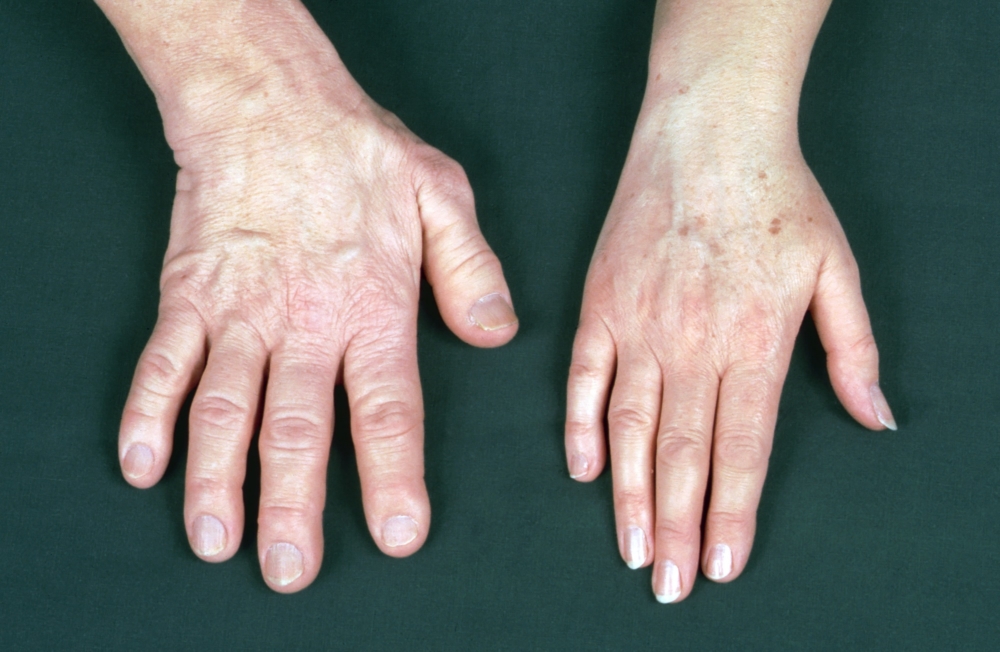
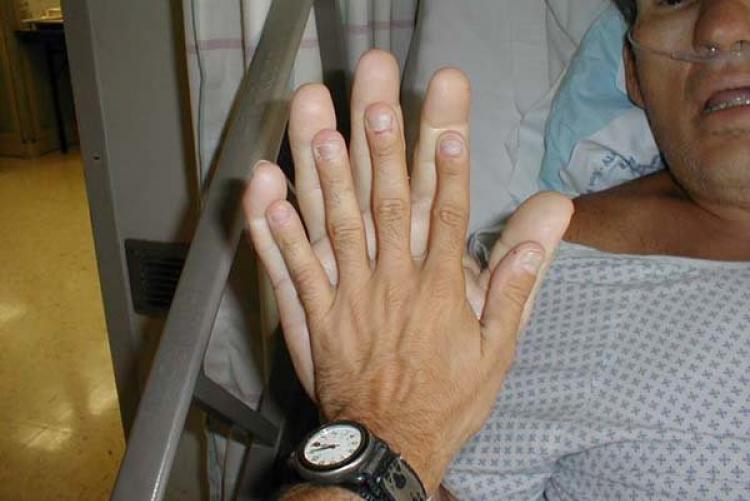
- Stopy, nadgarstki, palce pogrubiają, czaszka powiększa się. Pacjent musi nosić buty, ubrania o 1-2 rozmiary większe niż wcześniej.
- Skóra jest zwarta, pokryta fałdami.
W miarę wzrostu guza ściska tkankę nerwową, pojawiają się objawy neurologiczne i pogarsza się stan zdrowia:
- pojemność robocza spada;
- wzrost ciśnienia śródczaszkowego, bóle głowy, zawroty głowy;
- widzenie spada, podwaja się w oczach, rozwija się światłowstręt;
- zapach, pogorszenie słuchu;
- zdrętwiałe ręce, stopy, palce;
- cykl menstruacyjny u kobiet błądzi;
- rozwija się mlekotok: mleko matki jest wydzielane z sutków;
- zmniejszona potencja, popęd płciowy;
- pot się nasila, tłustość skóry wzrasta ze względu na wzrost liczby i powierzchni gruczołów łojowych, potowych;
- wraz ze wzrostem chrząstki i tkanki łącznej zmniejsza się ruchliwość stawów, rozwija się ból stawów;
- pojawia się zespół bezdechu: krótkie zatrzymanie oddechu we śnie;
- wzrasta ciśnienie krwi.
Podczas badania lekarskiego stwierdza się zmiany wewnętrzne: serce, tarczyca, nerki, wątroba, wzrost tkanki mięśniowej. Szkielet jest często zdeformowany: klatka piersiowa rozszerza się, szczeliny między żebrami, kręgosłup jest zgięty. Jedna czwarta pacjentów ma zaburzenia metaboliczne i cukrzycę.
Etapy choroby
Istnieją 4 fazy rozwoju choroby:
- Preakromegalia. Na wczesnym etapie objawy zewnętrzne są łagodne. Naruszenie wykrywa się na podstawie ilości hormonu we krwi lub wyników tomografii komputerowej mózgu.
- Przerostowy. Objawy są wyraźne.
- Guz Gruczolak znacznie wzrasta, kompresuje tkanki, pojawiają się zaburzenia neurologiczne.
- Kacheksja jest etapem wyczerpania fizycznego i psychicznego.
Choroba rozwija się powoli, od początku niewydolności hormonalnej do wystąpienia pierwszych objawów, mija 5-7 lat.
Środki diagnostyczne
Jeśli podejrzewasz rozwój choroby, skonsultuj się z endokrynologiem. Lekarz dokonuje wstępnej diagnozy na podstawie zmian zewnętrznych, palpacji. Diagnostyka laboratoryjna akromegalii obejmuje następujące testy:
- Określanie poziomu STH. Krew pobiera się 3-5 razy w odstępach czasu 20 minut. do 2,5 godziny. Następnie oblicz średnią, u zdrowych ludzi nie więcej niż 5 ng / ml.
- Test tolerancji glukozy. Próbki krwi wykonuje się najpierw na czczo, a następnie po podaniu glukozy, a następnie porównuje się poziom hormonu wzrostu. U pacjentów stężenie po zażyciu glukozy wzrasta, u zdrowych spada. Test jest stosowany podczas leczenia w celu oceny efektu terapii.
- Definicja IRF-1. Ilość tej substancji odzwierciedla dzienną objętość hormonu wzrostu. U pacjentów poziom jest wyższy niż normalnie.
Aby ocenić zmiany w przysadce mózgowej, zaleca się prześwietlenie czaszki, badanie MRI lub tomografię komputerową mózgu. Jeśli pacjent skarży się na nieprawidłowości z innych narządów, endokrynolog dodatkowo kieruje spotkanie z innymi lekarzami o wąskim profilu: kardiologiem, okulistą, gastroenterologiem.
Leczenie choroby
Głównym celem leczenia akromegalii jest zmniejszenie do normalnego poziomu hormonu wzrostu. Aby to zrobić, użyj następujących metod:
- Terapia lekowa. Pacjentowi przepisuje się leki hamujące wytwarzanie STH: syntetyczne analogi somatostatyny, antagoniści dopaminy. Leki zatrzymują chorobę na początkowym etapie, gdy gruczolak nie postępuje.
- Interwencja chirurgiczna. Operacja jest przepisywana z szybkim wzrostem guza, ostrym pogorszeniem widzenia. Po usunięciu gruczolaka zmniejsza się wydzielanie hormonu wzrostu. Jeśli formacja osiągnie gigantyczne wymiary, wymagana będzie druga operacja.
- Radioterapia. Metodę tę stosuje się, gdy poprzednie metody leczenia nie przyniosły pożądanych rezultatów lub interwencja chirurgiczna jest przeciwwskazana. Na gruczolaka wpływają promienie gamma, jego rozwój zatrzymuje się, ale poziom hormonu spada do normy dopiero po latach.
Czasami metody te są łączone.
Akromegalia podczas ciąży
W literaturze medycznej opisano nieco ponad 100 przypadków ciąży u kobiet z gruczolakiem przysadki. Płód i poród często przebiegają bez powikłań. Hormon wzrostu nie przenika przez łożysko, więc dziecko rodzi się bez patologii.
Kwestia bezpieczeństwa leków pozostaje otwarta. Lekarze nie udzielają ogólnych zaleceń, biorą pod uwagę ciężkość stanu, wielkość nowotworu. Często zaleca się odroczenie leczenia do końca ciąży. Jednak kobiety nadal przyjmują leki, gdy choroba postępuje po odstawieniu. Przyjmowanie narkotyków nie wpływa na rozwój płodu.
Środki zapobiegawcze
Ryzyko gruczolaka i zaburzeń endokrynologicznych jest zmniejszone, jeśli przestrzegane są następujące zalecenia:
- Chroń swoją głowę przed urazami, siniakami.
- Leczyć infekcje i stany zapalne nosogardzieli.
- Natychmiast pojawi się endokrynologowi ze wzrostem wielkości kończyn, naruszeniem proporcji twarzy.
Nie można całkowicie zabezpieczyć się przed niewydolnością neuroendokrynną.
Rokowanie dla pacjenta
Przy wczesnej diagnozie, właściwym leczeniu następuje stabilna remisja. Po usunięciu drobnoustrojów u 85% pacjentów zawartość somatotropiny spada do normy, stabilnie utrzymuje się na tym samym poziomie.
W zaawansowanych przypadkach zaburzone są funkcje serca, wątroby, płuc, rozwijają się powikłania:
- dystrofia mięśnia sercowego;
- niewydolność serca, przysadka mózgowa;
- nadciśnienie, które jest trudne do leczenia;
- rozedma płuc;
- dystrofia wątroby;
- cukrzyca;
- mastopatia
- polipowatość jelit;
- torbiele jajników;
- mięśniaki macicy;
- przerost nadnerczy.
Po przebiegu terapii lub operacji pacjent jest obserwowany przez endokrynologa i co roku jest badany. Nieleczona zwiększa ryzyko przedwczesnej śmierci.