Choroby sercowo-naczyniowe zajmują 2 miejsce na liście przyczyn zgonów. Środki w postaci terminowego leczenia arytmii i określenia warunków jej wystąpienia pomogą uratować życie wielu ludziom.
Zawartość materiału:
- 1 Co to jest arytmia
- 2 Jakie jest niebezpieczeństwo
- 3 Przyczyny i grupy ryzyka
- 4 Rodzaje arytmii serca
- 5 Objawy u dorosłych i dzieci
- 6 Patologia podczas ciąży
- 7 Diagnostyka
- 8 Leczenie zaburzeń rytmu serca
- 9 Leki
- 10 Środki ludowe
- 11 Kiedy operacja jest konieczna?
- 12 Konsekwencje i prognozy
- 13 Środki zapobiegawcze
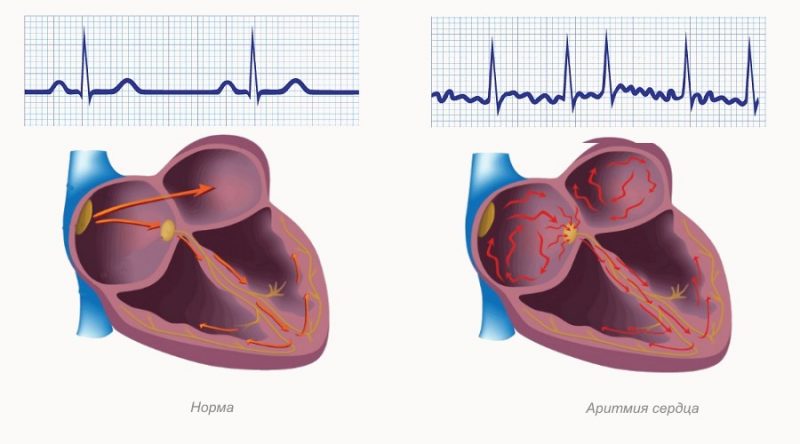
Co to jest arytmia
Arytmia to patologia serca, która charakteryzuje się naruszeniem prawidłowego rytmu i częstotliwości jego skurczów.
Zwykle u zdrowej osoby serce kurczy się w regularnych odstępach czasu z częstotliwością 60-90 uderzeń na minutę. W dzieciństwie normą tętna jest 75-140 uderzeń na minutę, u noworodków 90-150 uderzeń na minutę.
U sportowców występuje zmniejszenie częstości akcji serca z powodu wzrostu masy mięśnia sercowego (mięśnia sercowego). Jest to uważane za wariant normy.
Jakie jest niebezpieczeństwo
Częste zaburzenia rytmu serca prowadzą do głodu tlenu w mózgu, ponieważ dochodzi do naruszenia krążenia krwi. Powikłania arytmii są bardzo poważne.
Przyczyny i grupy ryzyka
Przyczyny arytmii serca można podzielić na dwie grupy, nieorganiczne i organiczne:
- Organiczne Przyczyny związane z patologiami mięśnia sercowego. Niektóre choroby zaburzają przewodnictwo serca.
- Nieorganiczny Przyczyny niezwiązane z chorobami serca.
 Przyczyny organiczne obejmują:
Przyczyny organiczne obejmują:
- Zapalenie mięśnia sercowego
- Choroba niedokrwienna serca.
- Wady zastawek serca.
- Operacja serca.
- Nadciśnienie tętnicze
- Ostra i przewlekła niewydolność serca.
Nieorganiczne obejmują:
- Sytuacje stresowe
- Patologie ośrodkowego układu nerwowego.
- Odwodnienie
- Choroby układu hormonalnego.
- Stosowanie napojów energetycznych.
- Zatrucie alkoholowe.
- Wpływ narkotyków.
- Silna aktywność fizyczna.
Grupa ryzyka rozwoju arytmii obejmuje osoby starsze po 60. roku życia, palaczy, a także osoby otyłe.
Rodzaje arytmii serca
Zaburzenia rytmu serca dzielą się na następujące typy:
- Migotanie przedsionków. Charakteryzuje się naruszeniem rytmu serca, chaotycznym skurczem przedsionków. Tętno może osiągnąć 650 uderzeń na minutę. Trwające dłużej niż 2 dni tworzą się skrzepy krwi, które mogą powodować udar. Migotanie przedsionków u osób starszych występuje częściej.
- Tachykardia zatokowa. Charakteryzuje się przyspieszeniem akcji serca do 100-150 uderzeń, zawrotami głowy, ogólnym osłabieniem, niedociśnieniem, bólem serca.
- Arytmia zatokowa. Przejawia się w okresach zwiększonego lub zmniejszonego tętna, duszności, pulsacji w klatce piersiowej i okolicy skroniowej, poczucia braku powietrza, omdlenia.
- Bradykardia zatokowa. Przejawia się to jako zmniejszenie częstości akcji serca (mniej niż 60 uderzeń). Towarzyszy mu nieregularne ciśnienie krwi od niskiego do wysokiego i odwrotnie. Może wystąpić omdlenie z powodu słabego krążenia.
- Napadowy częstoskurcz. Utrzymując normalny rytm, tętno osiąga 200 uderzeń na minutę. W uszach słychać hałas, uczucie „ściskania” serca, mdłości.
- Extrasystole. Charakteryzuje się niepokojem, „zatonięciem serca”, poczuciem przerw w pracy ciała, słabością.
Objawy u dorosłych i dzieci
Małe dzieci nie mogą formułować swoich skarg, dlatego tylko kardiolog podczas badania może ustalić ich arytmię. Aby nie rozpocząć choroby, rodzice powinni zabrać swoje dzieci na badania profilaktyczne.
Możesz podejrzewać zaburzenia rytmu serca u dziecka, jeśli ma on następujące objawy:
- Lęk lub letarg.
- Bladość skóry.
- Sinica trójkąta nosowo-wargowego, paznokcie.
- Niespokojny sen
- Duszność przy niewielkim obciążeniu.
- Mały przyrost masy ciała.
- Zmniejszony lub brak apetytu.
Starsze dzieci mogą narzekać na zwiększone zmęczenie, pocenie się, ból serca, omdlenia. Arytmia w dzieciństwie jest dobrze leczona i ma korzystne rokowanie.
U dorosłych symptomatologia zależy od rodzaju choroby. Objawami charakterystycznymi dla wszystkich typów arytmii są zawroty głowy, lęk, ból w sercu, duszność, niezdolność do aktywności fizycznej, sinica trójkąta nosowo-wargowego.
Patologia podczas ciąży
Zaburzenia rytmu serca podczas ciąży są bardzo częstym zjawiskiem. Obciążenie ciała wzrasta, szczególnie na układ sercowo-naczyniowy.
Przyczynami arytmii u kobiet w ciąży są: wielki wysiłek fizyczny, stres, obniżenie poziomu hemoglobiny, różne patologie serca, choroby układu hormonalnego, złe nawyki.
 U kobiet w ciąży częstsze są dodatkowe skurcze i częstoskurcz zatokowy.
U kobiet w ciąży częstsze są dodatkowe skurcze i częstoskurcz zatokowy.
Extrasystole u kobiet w ciąży zaczyna się na tle zmian hormonalnych. Często rozwija się w trzecim trymestrze ciąży. Kobieta nie zawsze odczuwa objawy choroby, jeśli ataki powtarzają się często, dochodzi do naruszenia czynności serca. Przejawiają się częstym biciem serca, nawet w spoczynku, sennością, atakami paniki, uderzeniami gorąca, bólem w klatce piersiowej, silnym poceniem się.
Tachykardia zatokowa występuje z powodu zwiększenia objętości krążącej krwi. Serce zaczyna działać bardziej aktywnie. Przejawia się objawami takimi jak zawroty głowy, kołatanie serca, zwiększone zmęczenie i częste oddawanie moczu. W większości przypadków stan nie jest niebezpieczny i przechodzi sam.
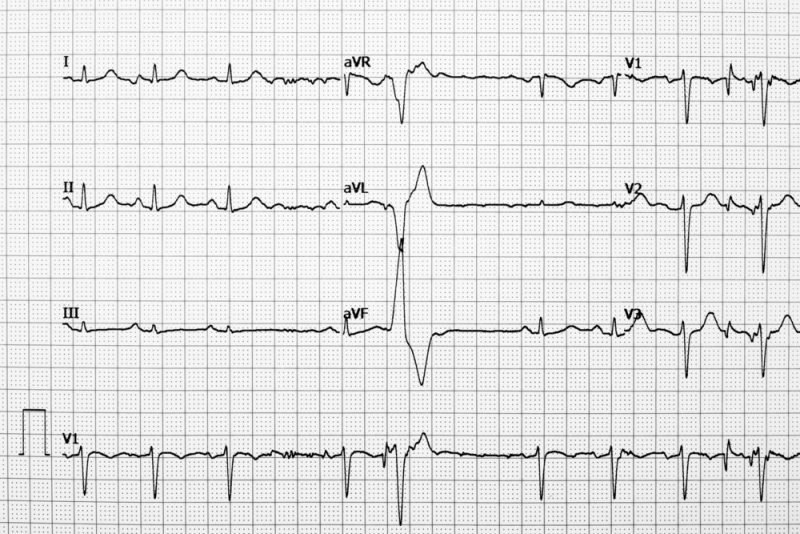
Diagnostyka
Badanie podejrzenia arytmii obejmuje badanie, badanie skarg pacjenta, echokardiografię, elektrokardiografię (EKG), badanie Holtera, badania krwi.
Elektrokardiografia jest najczęstszą metodą badania serca. Przy zaburzeniach rytmu w EKG widoczne są nieregularne skurcze, zaburzenia przewodzenia. Tachykardia charakteryzuje się przyspieszeniem akcji serca, rytm pozostaje prawidłowy. Bradykardia charakteryzuje się zmniejszeniem częstości akcji serca bez zaburzeń normalnego rytmu. Dzięki dodatkowej skale EKG rejestrowane są chaotyczne skurcze serca. Migotanie przedsionków na kardiogramie charakteryzuje się nieregularnym rytmem komorowym.
Echokardiografia to metoda badania, która pozwala ocenić pracę i strukturę serca. Za jego pomocą określa się grubość mięśnia sercowego, obszary martwicy, funkcję skurczową komór, wady rozwojowe i patologię zastawek.
Monitorowanie EKG metodą Holtera. Metoda polega na rejestrowaniu elektrokardiogramu przez 1-2 dni. Umożliwia identyfikację epizodów zmian rytmu podczas ćwiczeń, podczas snu. Jest to metoda bardziej informacyjna niż zwykłe EKG.
Badanie krwi dostarcza informacji na temat rozwoju procesów zakaźnych w ciele, które często są przyczyną arytmii. Na przykład: zapalenie mięśnia sercowego, zapalenie płuc, niedokrwistość.
Leczenie zaburzeń rytmu serca
Leczenie arytmii rozpoczyna się od wyeliminowania przyczyn zaburzeń rytmu serca. Bardzo często po leczeniu choroby podstawowej rytm zostaje przywrócony. W innych przypadkach pacjentowi przepisuje się niezbędne leki, zgodnie z rodzajem naruszenia.
 Pierwszą pomocą w przypadku arytmii jest zapewnienie ofierze odpoczynku, należy ją położyć na płaskiej powierzchni. Jeśli jesteś w pomieszczeniu, otwórz okno, aby zapewnić świeże powietrze. Poproś pacjenta o wzięcie głębokiego oddechu, a następnie wydech gładko. Możesz podać ofierze środek uspokajający: corvalol, waloserdin, nalewka walerianowa.
Pierwszą pomocą w przypadku arytmii jest zapewnienie ofierze odpoczynku, należy ją położyć na płaskiej powierzchni. Jeśli jesteś w pomieszczeniu, otwórz okno, aby zapewnić świeże powietrze. Poproś pacjenta o wzięcie głębokiego oddechu, a następnie wydech gładko. Możesz podać ofierze środek uspokajający: corvalol, waloserdin, nalewka walerianowa.
Leki
Leczenie arytmii polega na wyznaczeniu takich leków:
- Blokery beta. Zmniejsz pobudliwość mięśnia sercowego. Należą do nich Anaprilin, Egilok, Concor.
- Antagoniści kanału wapniowego. Rozwiń tętnice wieńcowe. Należą do nich amlodypina, Corinfar, werapamil.
- Blokery kanałów potasowych. Spowolnij przewodzenie mięśnia sercowego. Takim lekiem jest Amiodaron.
- Blokery kanałów sodowych. Blokuj uwalnianie potasu i sodu z komórek mięśnia sercowego. Są przepisywane w przypadku poważnych zaburzeń rytmu. Obejmuje to leki Lidokaina, chinidyna.
- Elektrolity. Służy do uzupełniania pierwiastków śladowych w sercu. Przygotowania tej grupy obejmują Panangin, Asparkam.
Tabletki na arytmię należy zawsze przyjmować na czas, anulowanie leków przeciwarytmicznych odbywa się ze stopniowym zmniejszaniem dawki.
Środki ludowe
Istnieją alternatywne sposoby leczenia zaburzenia:
- Nalewka z nagietka w celu przywrócenia rytmu. 3 łyżeczki kwiatów nagietka zalać 2 szklankami wrzącej wody. Pozostaw, aby nalegać 1,5-2 godziny, a następnie odcedź. Spożywać 150 g 4 razy dziennie.
- Z częstoskurczem Owoce głogu (100 g) zmiażdż i dodaj 400 ml wrzącej wody. Pozostaw do zaparzenia na 3 godziny. Weź 4 razy dziennie za 1 łyżkę. l
- Z arytmią spowodowaną stresem. 20 g ziela macicy zalać szklanką wrzącej wody. Nalegaj przez 30 minut. Weź 1 łyżkę. l 3-4 razy dziennie.
Kiedy operacja jest konieczna?
W takich przypadkach konieczna jest interwencja chirurgiczna w przypadku arytmii:
- Leki nie działają.
- Pacjent przeszedł operację wymiany zastawki.
- Rozwinęła się niewydolność serca.
- U pacjenta stwierdzono częstoskurcz nadkomorowy i komorowy.
- Wrodzone patologie układu przewodzenia serca.
Leczenie arytmii przedsionkowych prawie zawsze przeprowadza się operacyjnie.
Konsekwencje i prognozy
Przy odpowiednim czasie leczenia medycznego i chirurgicznego następuje szybki powrót do zdrowia.
Jeśli napady są częste, a pacjent nie szuka pomocy, mogą pojawić się powikłania.
Najczęstszym powikłaniem jest choroba zakrzepowo-zatorowa. Przedsionki kurczą się nieregularnie, a komory pracują w przyspieszonym rytmie. Z tego powodu krew zastyga w przedsionkach i tworzą się skrzepy krwi.Wraz z przepływem krwi są przenoszone do naczyń mózgowych, co zagraża rozwojowi udaru. Zakrzep wchodzący do tętnicy płucnej jest bardzo niebezpieczny i prowadzi do śmierci.
Migotanie przedsionków jest przyczyną niewydolności serca. Charakteryzuje się stanem, w którym mięsień sercowy nie może normalnie funkcjonować i pompować krew w tej samej objętości. Mięsień sercowy zużywa się z częstych skurczów, które w każdej chwili mogą prowadzić do zatrzymania akcji serca.
Wszystkie te stany są niebezpieczne i bez odpowiedniej opieki medycznej prowadzą do nieodwracalnych konsekwencji.
Środki zapobiegawcze
Aby zapobiec rozwojowi arytmii, powinieneś:
- Monitoruj ciśnienie krwi.
- Monitoruj poziom glukozy we krwi.
- Leczyć współistniejące choroby.
- Ogranicz stres fizyczny i sportowy.
- Pozbądź się złych nawyków.
- Jedz prawidłowo i utrzymuj wagę pod kontrolą.
Oprócz celów profilaktycznych można przyjmować leki zawierające magnez i potas. Te pierwiastki śladowe są niezbędne do prawidłowego funkcjonowania mięśnia sercowego.
Każde naruszenie pracy takiego narządu, jak serce, jest bardzo niebezpieczne. Powinieneś zrobić elektrokardiogram co najmniej raz w roku i odwiedzić kardiologa.