Wiele osób nie jest skłonnych słuchać ostrzeżeń medycznych o konsekwencjach niepoważnego podejścia do ich zdrowia. I na próżno. Ponieważ mikroorganizmy, takie jak mykoplazmowe zapalenie płuc, tylko czekają na odpowiedni moment, aby zaatakować ciało.
Co najgorsze, na pierwszym etapie rozwoju zmiana zakaźna wygląda jak zwykłe przeziębienie. A ponieważ możliwość ustalenia dokładnej diagnozy pojawia się tydzień po zakażeniu, pacjenci nie zawsze mogą natychmiast otrzymać odpowiednie leczenie.
Zawartość materiału:
Co to jest bakteryjne zapalenie płuc mykoplazm?
Pomimo osiągnięć medycyny w zapobieganiu epidemiom, ogniska zmian zakażenia mykoplazmą nadal cechuje wyraźna częstotliwość 5-8 lat.
Mykoplazmoza jest wynikiem uszkodzenia ciała przez bakterie z rodzaju Mycoplasma. Ten mikroorganizm charakteryzuje się brakiem ściany komórkowej i potrzebą wolnego tlenu. Brak błony w komórce jest kompensowany przez trójwarstwową membranę cytoplazmatyczną, która zapewnia bakteriom oporność na antybiotyki.
Ponadto mykoplazm ma jednocześnie właściwości bakterii i wirusów i może nie tylko przebywać w ludzkim ciele przez długi czas bez manifestowania się, ale także integrować się z genomami.
Rozwój infekcji, na którą wpływają drogi oddechowe, jest wynikiem lokalizacji w narządach oddechowych najmniejszych przedstawicieli klasy Mycoplasma, jednokomórkowej, zobowiązującej bakterii typu Gram-ujemnego - M. pneumoniae.
Mycoplasma nie tylko pasożytuje na czerwonych krwinkach i komórkach nabłonka rzęskowego drzewa oskrzelowego. Bakterie wprowadzane do komórek absorbują składniki odżywcze, uwalniając szkodliwe produkty przemiany materii.
W tym przypadku patogen umiejętnie ukrywa się jako antygenowa kompozycja komórek, wywołując w ten sposób pojawienie się reakcji autoimmunologicznych. Rzeczywiście komórki, w których bakteria „osiadła”, są postrzegane przez ciało ludzkie jako obce.
Takie procesy wpływają na charakter objawów objawowych i znacznie komplikują diagnozę infekcji.
Czynnik sprawczy, których chorobami są
Mikoplazmy przenikają do ludzkiego ciała przez unoszące się w powietrzu kropelki - przez kanały nosowe. Są przymocowane do komórek błony śluzowej narządów układu oddechowego - oskrzeli, tchawicy, płuc.
W miarę rozmnażania się drobnoustrojów chorobotwórczych proces zapalny błony śluzowej narządów oddechowych nasila się i rozwija się zapalenie migdałków, zapalenie gardła, zapalenie tchawicy i oskrzeli oraz łagodny SARS.
I w przejściu do przewlekłego przebiegu - pneumosklerozy, oskrzeli i astmy oskrzelowej, a także wysiękowego lub włóknistego zapalenia opłucnej.
Zwykle mykoplazmoza oddechowa występuje sezonowo, w zimnych porach roku, kiedy ludzie spędzają dużo czasu w pomieszczeniu. Niedobór witamin i stres przyczyniają się do osłabienia odporności i zmniejszenia odporności organizmu na infekcje.
Objawy mykoplazmozy u dzieci i dorosłych
Pierwsze objawy uszkodzenia mykoplazmy objawiają się nie tylko w postaci zespołu oddechowego, ale także jako objawy zmian pozapłucnych. A ponieważ okres inkubacji trwa od dwóch do czterech tygodni, wzrost objawów następuje stopniowo. Ostra postać objawów mykoplazmowego zapalenia płuc występuje rzadziej.
Czas trwania inkubacji zależy od stanu ludzkiego układu odpornościowego i liczby patogenów, które dostały się do organizmu.
W większości przypadków uszkodzenie mykoplazmy objawia się w postaci:
- sucha błona śluzowa nosa i gardła;
- przewlekły napadowy nieproduktywny kaszel;
- ból w klatce piersiowej, nasilony przez wdychanie i wydech;
- suchy świszczący oddech;
- bóle głowy;
- zaczerwienienie gardła;
- niewielki wzrost temperatury do 37,7 ° C. W ostrym przebiegu infekcji w 5-7 dniu temperatura może wzrosnąć do 40 ° C;
- ogólne osłabienie i ból stawów.
Jako dodatkowe objawy są brane pod uwagę: problemy trawienne, wysypki skórne, nieprawidłowości w wątrobie, nerkach, sercu, mózgu, zmiany w analizie krwi, aż do anemii.
W przypadku braku wtórnego procesu mikrobiologicznego i innych powikłań nasilenie objawów mykoplazmowego zapalenia płuc stopniowo zanika w ciągu dziesięciu dni.
Charakterystyczne jest, że rozwój objawów może być spowodowany nie tylko postępem infekcji, ale także wywołaną przez nią reakcją autoimmunologiczną organizmu.
Immunoglobuliny - przeciwciała wytwarzane przez ciało zarażonej osoby w odpowiedzi na zmianę bakteryjną mogą zniszczyć tkanki dowolnego narządu.
Środki diagnostyczne
Diagnoza jest możliwa tylko po pełnej identyfikacji czynnika wywołującego infekcję. Diagnoza choroby jest uproszczona, jeśli istnieją informacje, że zarażone osoby znajdują się w środowisku pacjenta.
We wszystkich innych przypadkach diagnozę można postawić za pomocą testów laboratoryjnych i dopiero po tygodniu po wystąpieniu objawów.
Najbardziej skuteczne metody diagnostyczne to:
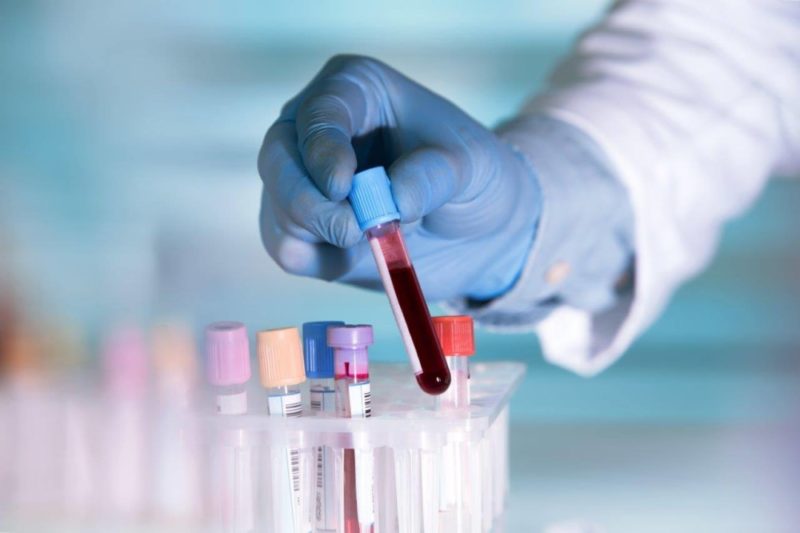
- ogólne badanie krwi pozwala wyciągnąć wnioski na temat jakości jego składu. Wzrost liczby leukocytów wskazuje na procesy zapalne w organizmie i może być jednym z możliwych objawów mykoplazmozy;
- Wskaźniki ESR. Zwiększona szybkość sedymentacji erytrocytów wskazuje nie tylko na obecność stanu zapalnego, ale także na infekcję mykoplazmą;
- enzymatyczny test immunologiczny krwi żylnej. Oznaczenie we krwi przeciwciał przeciwko Mycoplasma pneumoniae IgG lub IgM w obecności charakterystycznych objawów uważa się za potwierdzenie zakażenia mykoplazmą;
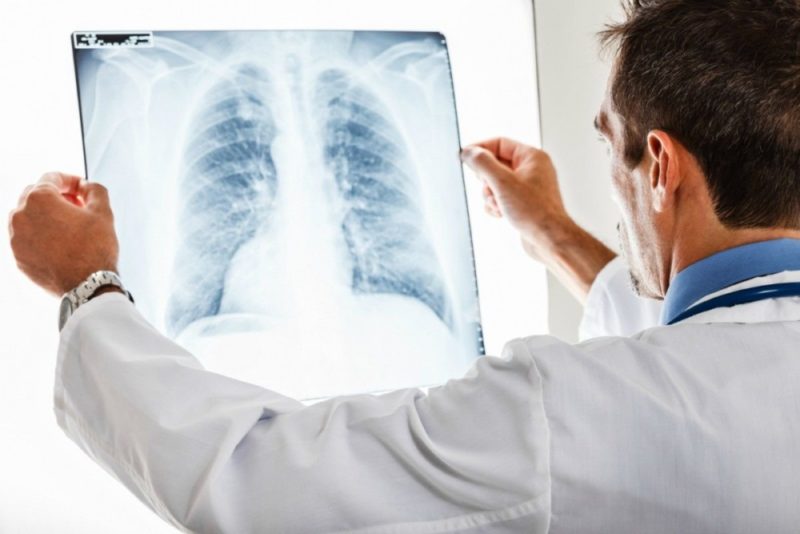
- rentgenogram - w przypadku mykoplazmy poprawia się wzór płucny. W dolnych częściach płuc obserwuje się zmiany - niejednorodne, z niejasnymi konturami;
- zaszczepienie mykoplazmy pobranej z nosogardzieli pozwala określić poziom wrażliwości patogenu na różne rodzaje antybiotyków;
- Ultradźwięki to narzędzie do wizualizacji zmian strukturalnych w narządach.
Wybór i cel badań diagnostycznych zależy od obrazu klinicznego choroby.
Cechy diagnostyczne w obecności immunoglobulin we krwi
W ciągu pierwszych pięciu dni po wystąpieniu objawów choroby we krwi osoby zakażonej powstają przeciwciała typu IgM. Dlatego analiza IgM Mycoplasma pneumoniae wykonana w tym okresie może dość dokładnie określić naturę patologii.
Pozytywny wynik testu wskazuje na ostry charakter infekcji.
Natomiast oznaczenie przeciwciał takich jak IgG w badaniu krwi wskazuje na przedłużony przebieg choroby.
Chociaż ten rodzaj immunoglobuliny nie pojawia się we krwi natychmiast, ale kilka tygodni po infekcji, utrzymuje się przez długi czas.
Aby skorygować wyniki diagnostyczne, zaleca się wykonanie drugiego badania krwi w ciągu dwóch tygodni.
Metody leczenia
Ze względu na wewnątrzkomórkowy cykl rozwoju mykoplazmozy stosowanie penicylin i innych rodzajów antybiotyków β-laktamowych w leczeniu mykoplazmozy jest uważane za niewłaściwe.
Optymalny wynik leczenia osiąga się za pomocą leków, które mogą gromadzić się w komórkach, blokując w ten sposób aktywność patogenów. Przedstawiciele grupy makrolidów, azytromycyna i klarytromycyna, posiadają takie właściwości.
Działanie makrolidów opiera się na ich zdolności do przenikania do dotkniętej komórki i blokowania syntezy białka niezbędnego do rozwoju i reprodukcji patogenu.
Zalety i wady antybiotykoterapii mykoplazmozy
Wybór na korzyść makrolidów wynika nie tylko z wysokiego poziomu ich skuteczności.
Ale także obecność zalet w porównaniu z innymi rodzajami środków przeciwdrobnoustrojowych stosowanych w leczeniu mykoplazmy, w szczególności fluorochinolonów i tetracyklin:
- niewielka toksyczność;
- tworzenie dużych stężeń substancji czynnych w dotkniętych tkankach;
- bezpieczeństwo w leczeniu kobiet w ciąży lub dzieci, w tym noworodków;
- brak skutków ubocznych;
- przedłużone działanie przeciwbakteryjne ze względu na zdolność do powodowania nieodwracalnych zmian w rybosomach bakterii.
Wadą antybiotykoterapii jest jej zdolność do wpływania tylko na wewnątrzkomórkowe typy patogenów. Podczas gdy inne formy morfologiczne pozostają w ciele i w połączeniu sprzyjających okoliczności, mogą nie tylko aktywować się ponownie, ale także wywołać rozwój powikłań.
Dlatego wraz z terapią antybiotykową w leczeniu mykoplazmowego zapalenia płuc stosuje się leki łagodzące objawy - leki wykrztuśne i przeciwgorączkowe, a także immunomodulatory i inne rodzaje leków zapewniających korekcję odpowiedzi immunologicznej.
W ostrym przebiegu mykoplazmatycznego zapalenia płuc zaleca się leczenie szpitalne, ścisłe leżenie w łóżku, dietę bogatą w białko i obfite spożycie płynów z ekstraktami roślinnymi (soki, napoje owocowe, kompoty z żurawiny, porzeczek i dzikiej róży).
Wyraźny efekt terapii mykoplazmozą obserwuje się trzeciego dnia intensywnego leczenia.
Prognoza i zapobieganie
Mykoplazmatyczne rodzaje zapalenia płuc najczęściej dotykają osoby o osłabionym ciele - dzieci, młodzież, młodzież w wieku poniżej 30 lat, osoby starsze.
W przypadku braku powikłań rokowanie choroby jest korzystne, mimo że dotknięte obszary tkanki płucnej mogą pozostać stwardniałe.
Wraz z rozwojem powikłań rokowanie pogarsza się, ponieważ ciężkie procesy patologiczne mogą zagrozić życiu pacjenta.
Główną przyczyną infekcji jest długi pobyt w zamkniętych pokojach z dużą liczbą osób (prawdopodobnie zainfekowanych) na tle słabej odporności i braku witamin w organizmie. Dlatego najskuteczniejszym sposobem zapobiegania infekcjom lub ich nawrotom jest stabilne wsparcie organizmu, mające na celu wzmocnienie układu odpornościowego.
Większość pulmonologów jest skłonna do złożonego wpływu na narządy wewnętrzne i układy, a także do przestrzegania standardowych środków zdrowego stylu życia:
- porzucenie złych nawyków;
- dobre odżywianie z przewagą białkowej żywności i warzyw;
- regularne ćwiczenia;
- higiena rąk;
- spacery na świeżym powietrzu;
- procedury fizjoterapeutyczne;
- efekty masażu;
- gimnastyka oddechowa.
Wśród dodatkowych środków poprawiających właściwości ochronne ciała - zabiegi spa w instytucjach zlokalizowanych w obszarach o suchym, ale ciepłym klimacie lub w górach.
Pełny cykl odpowiedniego leczenia i przestrzeganie środków zapobiegawczych to najskuteczniejsze sposoby zapobiegania ponownemu zakażeniu mykoplazmatycznemu zapaleniu płuc i przejściu choroby w postać przewlekłą.
Powikłania pozapłucne mykoplazmozy
Rozwój infekcji mykoplazmą charakteryzuje się prostym przebiegiem i jest wizualnie identyfikowany, gdy występują wyraźne oznaki zatrucia górnych dróg oddechowych.
Podczas wstępnego badania terapeuta nie zawsze może uzyskać wystarczającą ilość danych do diagnozy różnicowej, ponieważ nie tylko podstawowe objawy, ale także wyniki badań laboratoryjnych wskazują na choroby takie jak ARI.
Z tego powodu nawet doświadczeni lekarze nie zawsze potrafią odróżnić zapalenie płuc wywołane przez mykoplazmę od wirusowych zmian w płucach.
Agresywna aktywność Mycoplasma pneumoniae w osłabionych organizmach prowadzi do zmian niezwiązanych z oddychaniem i powoduje dysfunkcje nie tylko układu oddechowego, ale także innych narządów wewnętrznych.
W przypadku braku szybkiego lub odpowiedniego leczenia infekcja może zaatakować tkanki układu serca lub mózgu.
Przewlekłe narażenie na komórki patogenne prowadzi do rozwoju:
- aseptyczne zapalenie opon mózgowych;
- zapalenie opon mózgowo-rdzeniowych;
- zapalenie osierdzia;
- zapalenie mięśnia sercowego;
- powikłania neurologiczne;
- hemoliza;
- exanthema;
- zmiany stawów;
- zaburzenia czynności wątroby;
- zapalenie w tkankach trzustki;
- patologie oka.
Jedynym dystrybutorem infekcji mykoplazmą jest osoba, a jedynie organizm o osłabionej obronie immunologicznej może być najbardziej wrażliwym obiektem patogenów.
Dlatego istnieje tylko jeden sposób, aby uniknąć uszkodzenia przez bakterię mykoplazmową - zdrowy styl życia i staranne dbanie o zdrowie twojego ciała.